Откриване и лечение на дефект на междупредсърдната преграда при деца. Вродено сърдечно заболяване с дефект на предсърдната преграда
Плодът в утробата се развива под въздействието на много фактори, както външни, така и вътрешни. Понякога неправилното вътрематочно развитие засяга здравето на нероденото бебе. Някои бебета се раждат с вродени дефекти вътрешни органи, един от които е атриален септален дефект (ASD).
При леко развитие на ASD има вероятност междупредсърдната преграда да се затвори сама в рамките на една година. Въпреки това, заедно с ASD, детето често има други заболявания на сърдечно-съдовата система. Броят на тези пациенти е приблизително 7-12%. Ако има голяма дупка в преградата между предсърдията, е необходима хирургична интервенция.
Какво представлява дефектът на междупредсърдната преграда и какви са формите на заболяването?
ASD е вроден сърдечен дефект, при който дясното и лявото предсърдие комуникират едно с друго. Има три вида дефект на предсърдната преграда:

ASD не винаги се диагностицира по време на раждането. Често заболяването е асимптоматично, само ултразвук на сърцето разкрива подобна патология при много възрастни. Вродените сърдечни дефекти са доста чести. На всеки 1 милион новородени 600 хиляди са със сърдечни проблеми, като диагнозата РАС е по-характерна за жените.
Причини за ASD на сърцето

Тази статия говори за типични начини за решаване на вашите проблеми, но всеки случай е уникален! Ако искате да разберете от мен как да решите конкретния си проблем, задайте въпроса си. Това е бързо и безплатно!
Експертите смятат, че основната роля в образуването на дефект на предсърдната преграда играе различни разстройствавътрематочно развитие на плода. ASD се появява поради недоразвитие на междупредсърдната преграда и дефекти на ендокардните гребени. Най-често сърдечните дефекти в плода се формират по време на бременност под въздействието на тератогенни фактори:
- рубеола, варицела, херпес, сифилис, грип и др. през първия триместър на бременността;
- захарен диабет и други заболявания на ендокринната система;
- приемане на лекарства, които имат токсичен ефект върху плода;
- рентгеново и йонизиращо лъчение;
- тежка токсикоза в ранна бременност;
- вредни условия на труд;
- пиене на алкохол, наркотици, пушене;
- живеещи в екологично замърсени места.

Има мнение, че такава патология може да бъде наследена от дете от родителите му. IN медицинска практикаИма много случаи, когато в семейства на болни деца близки роднини са имали вродено сърдечно заболяване.
Множество сърдечни дефекти възникват поради хромозомни мутациипо време на процеса на зачеване. Често вроденото сърдечно заболяване се комбинира с атриовентрикуларен блок, синдроми на Holt-Oram, Goldenhar, Williams и други наследствени заболявания.
Симптоми при деца
 Във всеки отделен случай симптомите на заболяването, понякога с хемодинамични нарушения, са много различни. Тежестта на симптомите директно зависи от размера и местоположението на дефекта, продължителността на заболяването и наличието на вторични усложнения.
Във всеки отделен случай симптомите на заболяването, понякога с хемодинамични нарушения, са много различни. Тежестта на симптомите директно зависи от размера и местоположението на дефекта, продължителността на заболяването и наличието на вторични усложнения.
Новородените могат да получат преходна цианоза. По време на плач и тревожност се появява посиняване на кожата и лигавиците. По правило експертите свързват това състояние на детето с перинатална енцефалопатия.
Ако пациентът има дефект на предсърдната преграда, изразен в почти пълното отсъствие или рудиментарно развитие на преградата, първите симптоми на заболяването започват да се появяват на възраст 3-4 месеца. Характерни симптоми:
- бледа кожа;
- тахикардия;
- слабо наддаване на тегло, умерено забавяне на растежа и физическото развитие.
Вроденото сърдечно заболяване при децата също е един от основните фактори за развитието на респираторни заболявания. Децата често боледуват от бронхит и пневмония.
Поради хиперволемия на белодробната циркулация, заболяването протича дълго мокра кашлица, задух и характерни хрипове. Децата под 10 години страдат от световъртеж, бързо се уморяват по време на физическа активност и често губят съзнание.
Ако дефектът на предсърдната преграда не надвишава 10-15 mm, тогава, като правило, заболяването протича без клинични признаци на сърдечно заболяване. С възрастта проблемът се задълбочава, до 20-годишна възраст пациентите развиват белодробна хипертония и сърдечна недостатъчност. При възрастни пациенти се наблюдава цианоза, аритмия, понякога отхрачване на кръв.
Диагностични методи
Педиатърът може да подозира наличието на вродено сърдечно заболяване при новородени, като слуша сърцето със стетоскоп. Ако има външни шумове, бебето се насочва допълнителен преглед. Основните инструментални методи за диагностициране на ASD при деца включват:

Как да се лекува?
Ако дефектът е незначителен, специалистите просто наблюдават състоянието на детето през първите години от живота му. Известният педиатър Комаровски споделя подобно мнение. Той препоръчва на родителите да не се паникьосват преди време, тъй като в по-голямата част от случаите празнината в интерсепталната преграда напълно се затваря с възрастта.
Хирургическа намеса може да се наложи само в случаите, когато заболяването прогресира и се отразява негативно на здравето на детето. В други случаи се прилага лечение с лекарства, което помага за намаляване на риска от усложнения и облекчаване на симптомите на заболяването.
Консервативно лечение (лекарства)
Ако през първите години от живота прозорецът в преградата не се затвори сам, тогава се извършва операция за отстраняване на дефекта. Проблемът не може да бъде решен с помощта на лекарства. Никакви лекарства не могат да повлияят на зарастването на дупката.
 В някои случаи лекарите все още използват консервативно лечение на ASD при деца. Специалните лекарства подобряват работата на сърдечно-съдовата система и осигуряват нормално кръвоснабдяване на всички жизненоважни органи. Следните лекарства се използват за лечение на деца с ASD:
В някои случаи лекарите все още използват консервативно лечение на ASD при деца. Специалните лекарства подобряват работата на сърдечно-съдовата система и осигуряват нормално кръвоснабдяване на всички жизненоважни органи. Следните лекарства се използват за лечение на деца с ASD:
- сърдечни гликозиди (строфантин, дигоксин и др.);
- диуретици (спиронолактон, индапамид и др.);
- АСЕ инхибитори;
- витаминни и минерални комплекси, обогатени с витамини А, С, Е, селен и цинк;
- антикоагуланти (варфарин, фенилин, хепарин);
- кардиопротектори (Милдронат, Рибоксин, Панангин и много други).
Хирургическа интервенция
Преди да започне операцията, детето се дава обща анестезияи по-ниска телесна температура. При хипотермични условия тялото се нуждае от по-малко кислород. След това пациентът се свързва към апарат сърце-бял дроб и гръдният кош се отваря.
Хирургът прави разрез в сърцето и след това премахва съществуващия дефект. Ако диаметърът на отвора е не повече от 3 см, прозорецът се зашива. При големи дефекти се извършва тъканна имплантация (синтетичен материал или участък от перикарда). На последния етап от операцията се прилагат шевове и превръзка. Пациентът се прехвърля в интензивното отделение за един ден. Лечението в общо отделение обикновено отнема не повече от 10 дни.
Днес има минимално инвазивна техника за елиминиране на дефекта на предсърдната преграда. По време на сърдечна катетеризация лекарят вкарва сонда във вена на бедрото. След това, използвайки поставен катетър, специалист инсталира специална мрежеста лепенка на мястото на лезията в преградата, за да затвори дупката.
Може ли детето да има усложнения?
Всяка операция може да доведе до определени усложнения. Понякога телесната температура на пациентите се повишава над 38 градуса, появява се секрет от раната, ритъмът на сърдечния ритъм се променя, възниква задух с тахикардия и сърдечна недостатъчност. Устните и кожата на вашето дете може да посиняват. В този случай трябва незабавно да се свържете медицински грижи. Подобни условиясе наблюдават доста рядко; обикновено децата се възстановяват бързо след операцията.

Ако откажете лечение, рискът от образуване на кръвни съсиреци, инфаркти и инсулти, често фатални, се увеличава значително. Навременна диагнозаи правилно подбраното лечение може да премахне дефектите в развитието на сърцето и да удължи живота.
Предпазни мерки
Съвременната медицина не може да повлияе на вътрематочното развитие на плода, но много зависи от бъдещата майка. Предотвратяването на вродени сърдечни заболявания включва преди всичко внимателна подготовка на жената за бременност и поддържане на здравословен начин на живот:
- отказ от лоши навици;
- селекция оптимални условиятруд;
- ако е необходимо, сменете мястото на пребиваване.
Правилното хранене по време на бременност, добрата среда и липсата на хронични заболявания намаляват риска от развитие различни патологииДетето има. Не забравяйте за ваксинацията. Специалистите препоръчват на жените, които се готвят за предстояща бременност, да си направят рутинни ваксини срещу рубеола, грип и др. опасни инфекции. По време на бременност е необходимо да се подлагате на редовни ултразвукови изследвания, за да започнете своевременно лечение на вродени сърдечни дефекти.
Дата на публикуване на статията: 15.05.2017 г
Дата на актуализиране на статията: 21.12.2018 г
От тази статия ще научите какво представлява дефектът на предсърдната преграда, защо се появява и до какви усложнения може да доведе. Как се диагностицира и лекува това вродено състояние?
Дефектът на предсърдната преграда (накратко ASD) е един от най-честите вродени сърдечни дефекти, при който има дупка в преградата, разделяща дясното и лявото предсърдие. При този дефект наситената с кислород кръв от лявото предсърдие се влива директно в дясното предсърдие.
В зависимост от размера на дупката и наличието на други дефекти, тази патология може или да няма отрицателни последици, или да доведе до претоварване на десните части на сърцето и нарушения сърдечен ритъм.
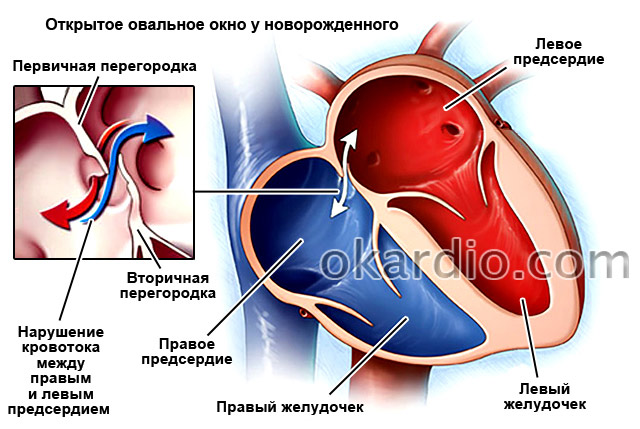
Отворен отвор в междупредсърдната преграда има при всички новородени, тъй като е необходим за кръвообращението на плода по време на вътрематочно развитие. Веднага след раждането дупката се затваря при 75% от децата, но при 25% от възрастните тя остава отворена.
Пациентите с тази патология може да нямат никакви симптоми детство, въпреки че времето на появата им зависи от размера на дупката. Клиничната картина в повечето случаи започва да се проявява с напредване на възрастта. До 40-годишна възраст 90% от нелекуваните хора с това състояние страдат от задух при усилие, умора, сърцебиене, неправилен сърдечен ритъм и сърдечна недостатъчност.
Педиатри, кардиолози и кардиохирурзи се занимават с проблема с дефекта на междупредсърдната преграда.
Причини за патология
Междупредсърдната преграда (ISA) разделя лявото и дясното предсърдие. По време на развитието на плода в него има отвор, наречен овален прозорец, който позволява кръвта да преминава от малкия кръг към големия кръг, заобикаляйки белите дробове. Тъй като плодът по това време получава всичко хранителни веществаи той не се нуждае от кислород през плацентата от майката - белодробната циркулация, чиято основна задача е да обогатява кръвта с кислород в белите дробове по време на дишане. Веднага след раждането, когато бебето поеме първата си глътка въздух и разшири дробовете си, тази дупка се затваря. Това обаче не се случва при всички деца. При 25% от възрастните има незатворен овален прозорец.
Дефектът може да се появи по време на вътрематочното развитие на плода и в други части на пикочния мехур. При някои пациенти появата му може да бъде свързана със следните генетични заболявания:
Въпреки това, при повечето пациенти причината за ASD не може да бъде определена.
Прогресия на заболяването
U здрави хораНивото на налягане в лявата половина на сърцето е много по-високо, отколкото в дясната, тъй като лявата камера изпомпва кръв в цялото тяло, докато дясната камера изпомпва кръв само през белите дробове.
Ако има голяма дупка в MPP, кръвта от лявото предсърдие се изхвърля в дясното - възниква така нареченият шунт или изтичане на кръв отляво надясно. Този допълнителен кръвен обем води до претоварване на дясната страна на сърцето. Без лечение това състояние може да доведе до увеличаване на размера им и да доведе до сърдечна недостатъчност.
Всеки процес, който повишава налягането в лявата камера, може да увеличи шунтирането отляво надясно. Това може да е хипертония, при която се повишава кръвното налягане или исхемична болестсърдечно заболяване, при което се увеличава сковаността на сърдечния мускул и намалява неговата еластичност. Ето защо клиничната картина на MPP дефекта се развива при възрастни хора, а при децата най-често тази патология е асимптоматична. Повишеното шунтиране на кръвта отляво надясно повишава налягането в дясната страна на сърцето. Постоянното им претоварване води до повишаване на налягането в белодробна артерия, което води до още по-голямо претоварване на дясната камера.
Този порочен кръг, ако не бъде прекъснат, може да накара налягането в дясната страна на сърцето да надхвърли налягането в лявата страна на сърцето. Това предизвиква изтичане отдясно наляво, при което венозна кръв, която съдържа малко количество кислород, навлиза в системното кръвообращение. Появата на шънт отдясно наляво се нарича синдром на Eisenmenger и се счита за неблагоприятен прогностичен фактор.
Характерни симптоми
Размерът и местоположението на отвора в пикочния мехур влияе върху симптомите на това заболяване. Повечето деца с РАС изглеждат напълно здрави и нямат признаци на заболяване. Те растат нормално и наддават. Но голям дефект на предсърдната преграда при деца може да доведе до следните симптоми:
- слаб апетит;
- слаб растеж;
- умора;
- диспнея;
- белодробни проблеми – като пневмония.

Дефектите с умерен размер може да не причиняват никакви симптоми, докато пациентът не порасне и достигне средна възраст. След това могат да се появят следните симптоми:
- задух, особено по време на физическа дейност;
- чести инфекциозни заболявания на горните дихателни пътища и белите дробове;
- усещане за сърцебиене.
Ако MPP дефектът не се лекува, пациентът може да се развие сериозни проблемиздравословни проблеми, включително нарушения на сърдечния ритъм и влошаване на сърдечната контрактилност. С напредването на възрастта децата с това заболяване може да имат повишен риск от инсулт, тъй като кръвните съсиреци се образуват във вените голям кръгкръвообращението може да премине през отвор в преградата от дясното предсърдие към лявото и да навлезе в мозъка.
Освен това с течение на времето възрастни пациенти с нелекуван голям дефект в квадранта могат да развият белодробна хипертония и синдром на Eisenmenger, проявяващи се от:
- Недостиг на въздух, който първо се наблюдава по време на физическа активност, а след време и в покой.
- Умора.
- Замаяност и припадък.
- Болка или усещане за притискане в гърдите.
- Оток на краката, асцит (натрупване на течност в коремната кухина).
- Синкаво оцветяване на устните и кожата (цианоза).
При повечето деца с MPP дефекти заболяването се открива и лекува дълго преди да се появят симптомите. Поради усложненията, които възникват в зряла възраст, детските кардиолози често препоръчват затваряне на тази дупка в ранна детска възраст.
Диагностика
Дефект в междупредсърдната преграда може да бъде открит по време на развитието на плода или след раждането, а понякога и в зряла възраст.
По време на бременност се провеждат специални скринингови прегледи, чиято цел е ранното откриване на различни малформации и заболявания. Наличието на дефект в пикочния мехур може да се установи с помощта на ултразвук, който създава изображение на плода.
 Ултразвуково изследване на сърцето на плода
Ултразвуково изследване на сърцето на плода След раждането на дете педиатърът обикновено установява сърдечен шум, причинени от притока на кръв през отвора в MPP. Наличието на това заболяване не винаги може да бъде открито в ранна възраст, подобно на други вродени сърдечни дефекти (например дефект в преградата, разделяща дясната и лявата камера). Шумът, причинен от патологията, е тих и по-труден за чуване от другите видове сърдечни шумове, поради което това заболяване може да се открие при юношеството, а понякога и по-късно.
Ако лекарят чуе и подозира вроден дефект, детето се насочва към педиатричен кардиолог - лекар, който е специалист в диагностиката и лечението на детски сърдечни заболявания. Ако се подозира дефект в междупредсърдната преграда, той може да предпише допълнителни методи за изследване, включително:
- Ехокардиографията е изследване, състоящо се в получаване на изображения на сърдечните структури в реално време с помощта на ултразвук. Ехокардиографията може да покаже посоката на кръвния поток през отвора в торбичката и да измери диаметъра му, както и да оцени колко кръв преминава през него.
- Рентгенографията на гръдния кош е диагностична техника, която използва рентгенови лъчи за създаване на изображения на сърцето. Ако детето има дефект в квадранта, сърцето може да се увеличи, тъй като дясната страна на сърцето трябва да се справи с повишено количество кръв. Белодробната хипертония причинява промени в белите дробове, които могат да бъдат открити с помощта на рентгенови лъчи.
- Електрокардиография (ЕКГ) – запис електрическа активностсърцето, с което можете да откриете нарушения на сърдечния ритъм и признаци на повишено натоварване на десните му части.
- Сърдечната катетеризация е инвазивен методизследвания, които дават много подробна информация за вътрешната структура на сърцето. През кръвоносен съдТънък, гъвкав катетър се поставя в слабините или предмишницата и внимателно се насочва към сърцето. Налягането се измерва във всички камери на сърцето, аортата и белодробната артерия. За да се получи ясен образ на структурите вътре в сърцето, в сърцето се инжектира контрастен агент. Въпреки че понякога достатъчно количество диагностична информацияможе да се получи с помощта на ехокардиография; по време на сърдечна катетеризация MPP дефектът може да бъде затворен с помощта на специално устройство.
 Методи за диагностициране на дефект на предсърдната преграда
Методи за диагностициране на дефект на предсърдната преграда Методи за лечение
След идентифициране на дефект в пикочния мехур, изборът на метод на лечение зависи от възрастта на детето, размера и местоположението на дупката, тежестта клинична картина. При деца с много малка дупка тя може да се затвори сама. По-големите дефекти обикновено не се затварят сами, затова трябва да се лекуват. Повечето могат да бъдат лекувани минимално инвазивно, въпреки че някои ASD изискват операция на открито сърце.
Дете с малка дупка в пикочния мехур, която не причинява никакви симптоми, може да трябва само да посещава редовно педиатричен кардиолог, за да се увери, че не са се развили проблеми. Често тези малки дефекти се затварят сами, без никакво лечение, през първата година от живота. Обикновено децата с малки дефекти в MSP нямат никакви ограничения във физическата активност.
Ако дупката в пикочния мехур не се затвори сама в рамките на една година, лекарите често трябва да я поправят, преди детето да достигне училищна възраст. Това се прави, когато дефектът е голям, сърцето е увеличено или се появят симптоми на заболяването.
Минимално инвазивно ендоваскуларно лечение
До началото на 90-те години отворената сърдечна хирургия беше единственият метод за затваряне на всички сърдечни дефекти. Днес, благодарение на напредъка в медицинската технология, лекарите използват ендоваскуларни процедури, за да затворят някои дупки в пикочния мехур.
По време на тази минимално инвазивна операция лекарят вкарва тънък, гъвкав катетър във вена в слабините и го насочва към сърцето. Този катетър съдържа сгънато подобно на чадър устройство, наречено оклудер. Когато катетърът достигне MPP, оклудерът се изтласква от катетъра и затваря отвора между предсърдията. Устройството се закрепва на място и катетърът се отстранява от тялото. В продължение на 6 месеца нормалната тъкан израства над оклудера.

Лекарите използват ехокардиография или ангиография, за да насочат точно катетъра към отвора.
Ендоваскуларното затваряне на IV дефекта е много по-лесно за понасяне от пациентите, отколкото операцията на открито сърце, тъй като изисква само пункция на кожата на мястото на въвеждане на катетъра. Това улеснява възстановяването след интервенцията.
Прогнозата след такова лечение е отлична, то е успешно при 90% от пациентите.
Отворена сърдечна операция
Понякога дефект в IV не може да бъде затворен чрез ендоваскуларен метод; в такива случаи се извършва операция на открито сърце.
По време на хирургична интервенцияКардиохирургът прави голям разрез в гръдния кош, стига до сърцето и затваря дупката. По време на операцията пациентът се поставя под изкуствено кръвообращение.
Прогнозата за операция на открито сърце за затваряне на сърдечен дефект е отлична, усложненията се развиват много рядко. Пациентът прекарва в лечебно заведениеняколко дни, след което го изписват у дома.
Следоперативен период
След затваряне на дефекта в IVS пациентите се наблюдават от кардиолог. Те рядко се нуждаят от лекарствена терапия. Лекарят може да извърши наблюдение с помощта на ехокардиография и ЕКГ.
След операция на отворено сърце фокусът е върху зарастването на разреза гръден кош. Колкото по-млад е пациентът, толкова по-бърз и лесен е процесът на възстановяване. Ако пациентът има задух, повишена телесна температура, зачервяване наоколо следоперативна ранаили изпускане от него, трябва незабавно да потърсите медицинска помощ.
Пациенти, които са били подложени на ендоваскуларно лечение на ASD, не трябва да ходят на фитнес или да извършват каквито и да е дейности. физически упражненияслед седмица. След това време те могат да се върнат към нормалното си ниво на активност, след като първо се консултират с лекаря си.
Децата обикновено се възстановяват много бързо след операция. Но те също могат да имат усложнения. Потърсете незабавно медицинска помощ, ако се появят следните симптоми:
- диспнея.
- Син цвят на кожата на устните.
- Намален апетит.
- Няма наддаване или загуба на тегло.
- Намалено ниво на активност на детето.
- Продължително повишаване на телесната температура.
- Изпускане от следоперативна рана.
Прогноза
При новородени малкият дефект на междупредсърдната преграда често не причинява никакви проблеми и понякога се затваря без никакво лечение. Големите отвори в MPP често изискват ендоваскуларно или хирургично лечение.
Важни фактори, влияещи върху прогнозата, са размерът и местоположението на дефекта, обемът на кръвния поток през него и наличието на симптоми на заболяването.
При своевременно ендоваскуларно или хирургично затваряне на дефекта прогнозата е отлична. Ако това не бъде направено, хората с голям отвор в квадранта имат повишен риск от развитие на:
- нарушения на сърдечния ритъм;
- сърдечна недостатъчност;
- белодробна хипертония;
- исхемичен инсулт.
Дефект на предсърдната преграда при деца и възрастни: причини, симптоми, лечение
Дефект на предсърдната преграда (ASD) – причинява се от наличието на дупка в преградата, разделяща предсърдните камери. През този отвор кръвта се изхвърля отляво надясно при относително малък градиент на налягането. Болните деца не понасят добре физическата активност и сърдечният им ритъм е нарушен. Заболяването се проявява като задух, слабост, тахикардия, наличие на "сърдечна гърбица" и изоставане на болните деца във физическото развитие от здравите. Лечението на ASD е хирургично, което се състои от радикални или палиативни операции.

Малките ASD често са асимптоматични и се откриват случайно по време на ултразвук на сърцето. Те се лекуват сами и не причиняват тежки усложнения. Средните и големите дефекти допринасят за смесването на два вида кръв и появата на основните симптоми при децата - задух, болка в сърцето. В такива случаи лечението е само хирургично.
 ASD се разделят на:
ASD се разделят на:
- Първичен и вторичен,
- Комбиниран,
- Единични и многократни,
- Пълна липса на преграда.
Според локализацията АСД се делят на: централни, горни, долни, задни, предни. Има перимембранозни, мускулни, изходящи и входящи видове ASD.
В зависимост от размера на отвора на ASD има:
- Голям - ранно откриване, тежки симптоми;
- Средна - среща се при юноши и възрастни;
- Малък - асимптоматичен.
Видео: видео за ASD от Съюза на педиатрите на Русия
причини
ASD - наследствено заболяване, чиято тежест зависи от генетичната предразположеност и ефекта върху плода неблагоприятни факторизаобикаляща среда. Основната причина за образуването на ASD е нарушение на развитието на сърцето в ранните етапи на ембриогенезата. Това обикновено се случва през първия триместър на бременността. Обикновено сърцето на плода се състои от няколко части, които по време на своето развитие са правилно съпоставени и адекватно свързани помежду си. Ако този процес се наруши, остава дефект в междупредсърдната преграда.
Фактори, допринасящи за развитието на патологията:

- Екология - химични, физични и биологични мутагени,
- Наследственост - точкови промени в ген или промени в хромозоми,
- Вирусни заболявания, заразени по време на бременност,
- Захарен диабет при майката
- Употреба на лекарства от бременна жена
- Алкохолизъм и наркомания на майката,
- облъчване,
- Промишлени опасности,
- токсикоза на бременността,
- Възрастта на бащата е над 45 години, възрастта на майката е над 35 години.
В повечето случаи ASD се комбинира със синдром на Даун, бъбречни аномалии, цепната устна.
Характеристики на хемодинамиката
Вътрематочното развитие на плода има много характеристики. Един от тях е. Наличието на ASD не нарушава функцията на сърцето на плода в пренаталния период.След раждането на бебето отворът се затваря спонтанно и кръвта започва да циркулира през белите дробове. Ако това не се случи, кръвта се изхвърля отляво надясно, десните камери се претоварват и хипертрофират.

При големи ASD хемодинамиката се променя на 3-ия ден след раждането.Белодробните съдове са препълнени, десните камери на сърцето са претоварени и хипертрофирани, кръвно наляганесе повишава, белодробният кръвен поток се увеличава и се развива. Конгестията в белите дробове и инфекцията водят до развитие на оток и пневмония.
Тогава белодробните съдове се спазмират и настъпва преходен стадий на белодробна хипертония. Състоянието на детето се подобрява, то се активизира и спира да боледува. Периодът на стабилизиране е най-доброто време за извършване на радикална операция. Ако това не се направи навреме, белодробните съдове започват да склеротизират необратимо.
При пациентите стените на артериите и артериолите компенсаторно се удебеляват, стават плътни и нееластични. Постепенно налягането във вентрикулите се изравнява и венозната кръв започва да тече от дясната камера към лявата. Новородените развиват тежко състояние – с характерни клинични признаци. В началото на заболяването веноартериалният секрет се появява преходно при напъване, кашлица и физическа активност, а след това става упорит и се придружава от задух и цианоза в покой.
Симптоми
Малките ASD често нямат специфична клинична картина и не причиняват здравословни проблеми при децата.Новородените могат да получат преходна цианоза, когато плачат и се суетят. Симптомите на патологията обикновено се появяват в по-стара детска възраст. Повечето деца за дълго времеводя активно изображениеживот, но с възрастта започват да се притесняват от задух, бърза уморяемости слабост.
Средните и големи ASD се проявяват клинично през първите месеци от живота на детето.Кожата на децата побледнява, пулсът им се учестява, изпитват задух дори в покой. Те се хранят лошо, често се повдигат от гърдите, за да си поемат въздух, задавят се по време на хранене и остават гладни и неспокойни. Болното дете изостава от връстниците си във физическо развитие и практически няма наддаване на тегло.

цианоза при дете с дефект и пръсти като "палки" при възрастен с ASD
След като достигнат 3-4 години, децата със сърдечна недостатъчност се оплакват от кардиалгия, често кървенесекреция от носа, замаяност, припадък, акроцианоза, задух в покой, сърцебиене, непоносимост физически труд. Впоследствие развиват нарушения на предсърдния ритъм. При децата фалангите на пръстите се деформират и придобиват вид на „барабанни палки“, а ноктите – на „очила за часовници“. При провеждане на диагностично изследване на пациенти се откриват: изразена "сърдечна гърбица", тахикардия, систоличен шум, хепатоспленомегалия, застойни хрипове в белите дробове. Децата с РАС често страдат от респираторни заболявания: повтарящи се възпаления на бронхите или белите дробове.
При възрастни подобни симптомизаболяванията са по-отчетливи и разнообразни, което се свързва с повишеното натоварване на сърдечния мускул и белите дробове през годините на боледуване.
Усложнения

Диагностика
Диагностиката на ASD включва разговор с пациента, общ визуален преглед, инструментални и лабораторни методи на изследване.
При преглед специалистите откриват „сърдечна гърбица“ и недохранване на детето. се движи надолу и наляво, става напрегната и по-забележима. С помощта на аускултация се открива разцепване на втория тон и акцент на белодробния компонент, умерен и мек систоличен шум и отслабено дишане.

Резултатите помагат да се постави диагнозата ASD инструментални методиизследване:
- отразява признаци на хипертрофия на десните камери на сърцето, както и проводни нарушения;
- потвърждава данните от аускултацията и ви позволява да записвате звуци, произведени от сърцето;
- Рентгенов - характерна промянаформа и размер на сърцето, излишна течност в белите дробове;
- дава подробна информация за характера на сърдечните аномалии и интракардиалната хемодинамика, открива ASD, установява неговата локализация, количество и размер, определя характерни хемодинамични нарушения, оценява функцията на миокарда, неговото състояние и сърдечната проводимост;
- Катетеризацията на сърдечните камери се извършва за измерване на налягането в камерите на сърцето и големите съдове;
- Ангиокардиография, вентрикулография, венография и ЯМР - помощни методи, използвани при диагностични затруднения.
Лечение
Малките ASD могат да се затворят спонтанно в ранна детска възраст. Ако няма симптоми на патология и размерът на дефекта е по-малък от 1 сантиметър, операцияне се извършват, а се ограничават до динамично наблюдение на детето с годишна ехокардиография. Във всички останали случаи е необходимо консервативно или хирургично лечение.
Ако детето се уморява бързо по време на хранене, не наддава добре на тегло или има задух по време на плач, което е придружено от цианоза на устните и ноктите, трябва незабавно да се консултирате с лекар.
Консервативна терапия
Медикаментозната терапия на патологията е симптоматична и се състои в предписване на пациенти на сърдечни гликозиди, диуретици, АСЕ инхибитори, антиоксиданти, бета-блокери и антикоагуланти. С помощта на лекарства можете да подобрите сърдечната функция и да осигурите нормално кръвоснабдяване.

- Сърдечни гликозидиимат селективен кардиотоничен ефект, забавят сърдечния ритъм, увеличават силата на свиване , нормализира кръвното налягане. Лекарствата в тази група включват: "Коргликон", "Дигоксин", "Строфантин".
- Диуретиципремахване на излишната течност от тялото и понижаване на кръвното налягане, намаляване на венозното връщане към сърцето, намаляване на тежестта на интерстициалния оток и стагнация. При остра формапредписана е сърдечна недостатъчност венозно приложение"Лазикс", "Фуроземид", а при хронични - таблетки "Индапамид", "Спиронолактон".
- АСЕ инхибиториимат хемодинамичен ефект, свързан с периферна артериална и венозна вазодилатация, която не е придружена от повишаване на сърдечната честота. При пациенти със застойна сърдечна недостатъчност АСЕ инхибиторите намаляват сърдечната дилатация и увеличават сърдечния дебит. На пациентите се предписват каптоприл, еналаприл, лизиноприл.
- Антиоксидантиимат хипохолестеролемично, хиполипидемично и антисклеротично действие, укрепват стените на кръвоносните съдове и премахват свободните радикали от тялото. Те се използват за предотвратяване на инфаркт и тромбоемболия. Най-полезните антиоксиданти за сърцето са витамините А, С, Е и микроелементите: селен и цинк.
- Антикоагулантинамалява съсирването на кръвта и предотвратява образуването на кръвни съсиреци. Те включват варфарин, фенилин, хепарин.
- Кардиопротекторипредпазват миокарда от увреждане, осигуряват положително влияниевърху хемодинамиката, оптимизира функционирането на сърцето при нормални условия и при патология, предотвратява ефектите на увреждащи екзогенни и ендогенни фактори. Най-често срещаните кардиопротектори са милдронат, триметазидин, рибоксин, панангин.
Ендоваскуларна хирургия
Ендоваскуларното лечение в момента е много популярно и се счита за най-безопасното, бързо и безболезнено. Това е минимално инвазивен и минимално травматичен метод, предназначен за лечение на деца, склонни към парадоксална емболия. Ендоваскуларното затваряне на дефекта се извършва с помощта на специални оклудери. Пробиват се големи периферни съдове, през които се доставя специален "чадър" до дефекта и се отваря. С течение на времето тя обраства с тъкан и напълно затваря патологичната дупка. Тази интервенция се извършва под флуороскопски контрол.

ендоваскуларната интервенция е най-модерният метод за корекция на дефекта
Детето остава абсолютно здраво след ендоваскуларна операция. Сърдечната катетеризация избягва развитието на тежки следоперативни усложненияи се възстановяват бързо след операцията. Такива интервенции гарантират абсолютно безопасен резултат при лечението на вродени сърдечни заболявания. Това е интервенционален метод за затваряне на ASD. Устройство, поставено на нивото на отвора, затваря необичайната комуникация между двете предсърдия.
хирургия
Отворената операция се извършва под обща анестезияи при условия на хипотермия. Това е необходимо, за да се намали нуждата на тялото от кислород. Хирурзите свързват пациента към апарат за изкуствено сърце-бял дроб, отварят гръдния кош и плеврална кухина, дисектирайте перикарда отпред и успоредно на диафрагмалния нерв. След това сърцето се изрязва, кръвта се отстранява с помощта на аспиратор и дефектът директно се елиминира. Дупка, по-малка от 3 см, просто се зашива. Голям дефект се затваря чрез имплантиране на ламбо от синтетичен материал или парче перикард. След налагане на шевове и превръзки детето се прехвърля в интензивното отделение за един ден, а след това в общото отделение за 10 дни.
Продължителността на живота с ASD зависи от размера на дупката и тежестта на сърдечната недостатъчност. Прогноза при ранна диагностикаи навременното лечение е относително благоприятно. Малките дефекти често се затварят сами до 4-годишна възраст.Ако операцията е невъзможна, изходът от заболяването е неблагоприятен.
Предотвратяване
Предотвратяването на ASD включва внимателно планиране на бременността, пренатална диагностика, изключване на излагане на неблагоприятни фактори. За да се предотврати развитието на патология при дете, бременната жена трябва да спазва следните препоръки:

За дете с вроден дефекти тези, които са били подложени на неговото лечение, изискват внимателни специални грижи.
Видео: презентация за ASD
Дефектът на предсърдната преграда (ASD) е вторият най-често срещан вроден сърдечен дефект.
При този дефект има дупка в преградата, която разделя дясното и лявото предсърдие на две отделни камери. Плодът, както казахме по-горе, не само има тази дупка (отворен овален прозорец), но също така е необходим за нормалното кръвообращение. Веднага след раждането тя се затваря при по-голямата част от хората. В някои случаи обаче тя остава отворена, без хората да знаят за това. Изхвърлянето през него е толкова незначително, че човек не само не усеща, че „нещо не е наред със сърцето“, но и може спокойно да доживее старост. (Интересно е, че благодарение на възможностите на ултразвука, този дефект в междупредсърдната преграда е ясно видим и през последните години се появиха статии, които показват, че сред такива възрастни и здрави хора, които не могат да бъдат класифицирани като пациенти с вродени сърдечни заболявания , има значително по-голям брой хора, страдащи от мигрена - силно главоболие. Тези данни обаче предстои да бъдат доказани).
За разлика от отворения овален отвор, истинските дефекти на предсърдната преграда могат да бъдат много големи. Те се намират в различни части на самата преграда и тогава говорят за „централен дефект“ или „дефект без горен или долен ръб“, „първичен“ или „вторичен“ (споменаваме това, тъй като вида и местоположението на дупката може да зависи от избора на вид лечение).
Ако има дупка в преградата, възниква шунт с изтичане на кръв отляво надясно. При ASD кръвта от лявото предсърдие частично се влива в дясното предсърдие при всяка контракция. Съответно десните камери на сърцето и белите дробове се препълват, т.к те трябва да преминат през себе си по-голям, допълнителен обем кръв и още веднъж, който вече е преминал през белите дробове. Поради това белодробните съдове са пълни с кръв. Оттук и склонността към пневмония. Налягането в предсърдията обаче е ниско, а дясното предсърдие е най-„разтегливата“ камера на сърцето. Следователно, докато се увеличава по размер, той се справя с натоварването за известно време (обикновено до 12-15 години, а понякога и повече) доста лесно. Висока белодробна хипертония, която причинява необратими промени в белодробните съдове, никога не се среща при пациенти с ASD.
По-голямата част от новородените, кърмачетата и малките деца растат и се развиват абсолютно нормално. Родителите може да забележат склонността им към чести настинки, понякога завършващи с пневмония, което трябва да е тревожно. Често тези деца, в 2/3 от случаите момичета, растат бледи, слаби и малко по-различни от здравите си връстници. Те се опитват да избягват физическата активност, доколкото е възможно, което в семейството може да се обясни с естествената им леност и нежелание да се изморяват.
Сърдечните оплаквания могат и като правило се появяват в юношеска възраст, а често и след 20 години. Обикновено това са оплаквания от "прекъсвания" в сърдечния ритъм, които човек усеща. С течение на времето те зачестяват и понякога водят до невъзможност на пациента за нормална, обичайна физическа активност. Това не винаги се случва: G.E. Веднъж Falkowski трябваше да оперира пациент на 60 години, професионален шофьор, с огромен дефект на предсърдната преграда, но това е изключение от правилото.
За да се избегне такъв "естествен" ход на дефекта, се препоръчва да се затвори дупката хирургично. За разлика от VSD, междупредсърден дефект Никога няма да порасне от само себе си.Операцията при ASD се извършва при изкуствено кръвообращение, на отворено сърце и се състои в зашиване на отвора или затварянето му с пластир. Тази лепенка се изрязва от сърдечната торбичка - перикарда - торбичката около сърцето. Размерът на пластира зависи от размера на дупката. Трябва да се каже, че Затварянето на ASD беше първата отворена сърдечна операция и беше извършена преди повече от половин век.
Понякога дефектът на междупредсърдната преграда може да се комбинира с неравномерно, аномално навлизане на една или две белодробни вени в дясното предсърдие вместо в лявото. Клинично това не се проявява по никакъв начин и се установява при преглед на дете с голям дефект. Това не усложнява операцията: пластирът е просто по-голям и е направен под формата на тунел в кухината на дясното предсърдие, насочвайки кръвта, окислена в белите дробове, към левите части на сърцето.
Днес, в допълнение към операцията, в някои случаи е възможно безопасно да се затвори дефектът с помощта на Рентгенова хирургиятехнология. Вместо да се зашива дефектът или да се зашива пластир, той се затваря със специално чадъровидно устройство - оклудер, което се прекарва по катетъра в сгънат вид и се отваря, минавайки през дефекта.
Това се прави в кабинета за рентгенова хирургия и ние описахме всичко свързано с такава процедура по-горе, когато засегнахме сондирането и ангиографията. Затварянето на дефект с такъв „нехирургичен“ метод не винаги е възможно и изисква определени условия: анатомично местоположение на дупката, достатъчна възраст на детето и т.н. Разбира се, ако те са налице, този метод е по-малко травматичен от отворения -сърдечна хирургия. Пациентът се изписва след 2-3 дни. Това обаче не винаги е осъществимо: например при наличие на необичаен венозен дренаж.
Днес и двата метода са широко използвани, а резултатите са отлични. Във всеки случай интервенцията е планова, а не спешна. Но това трябва да се направи в ранна детска възраст, въпреки че може да се направи по-рано, ако честотата на настинките и особено пневмонията стане плашеща и заплашителна бронхиална астма, а размерът на сърцето се увеличава. Като цяло, колкото по-скоро се извърши операцията, толкова по-бързо бебеи ще забравите за него, но това не означава, че трябва да бързате особено с този порок.
Дефект на предсърдната преграда (ASD) се среща в 10-15% от случаите на всички вродени сърдечни дефекти като независим дефект (т.е. приблизително един случай на 1000 живородени) и в 30-50% от случаите с комплексни сърдечни дефекти и е обикновено се свързва със стеноза на белодробната артерия, дефект междукамерна преграда, коарктация на аортата, аномалии в сливането на белодробните вени, транспозиция главни артериии други пороци. Този дефект е по-често срещан при момичетата, като съотношението M:D е 2:1. Изтичането на кръв през междупредсърдния дефект обикновено се извършва отляво надясно, но при редица съпътстващи заболявания може да бъде отдясно наляво.Дефектът на вторичната част на междупредсърдната преграда може да бъде признак на редица генетични заболявания - синдром на Ellis-Van Creveld, синдром на Noonan, синдром на Goldenhar, синдром на Kabuki, синдром на Williams и редица хромозомни аномалии (тризомия 13, 18, 21 двойки, делеции на хромозоми 1, 4, 4p, 5p, 6, 10p, 11, 13, 17, 18, 22).
Някои заболявания на майката (диабет, фенилкетонурия, остра фебрилни заболяванияпо време на бременност), както и тератогенните ефекти върху плода (антиконвулсанти, алкохол, нестероидни противовъзпалителни средства) повишават риска от ASD.
Причини за септален дефект:
По време на ембриогенезата междупредсърдната преграда се образува от два тъканни гребена. Един от тях расте нагоре от областта на първичната атриовентрикуларна връзка [според концепцията на Van Praagh и Corsini - от областта на лявата венозна клапа (sinus venosus)] и се нарича първична част на преградата (septum primum) (долната трета на преградата). Израства от задната част на атриума и след това се среща със септум секундум. Вторичната част (septum secundum) под формата на гребен расте от основата на сърцето (горната част на предсърдията) надолу. Между тях, в средната трета на преградата, се намира овалната ямка, а по време на вътрематочното развитие в тази област функционира овалния прозорец, който е съществен компонент на нормалното вътрематочно кръвообращение. Спонтанното затваряне на овалния прозорец настъпва през първите седмици или месеци от живота при повечето новородени и откриването на малък отвор в областта на овалната ямка на тази възраст не е основание за диагностициране на ASD.Дефектите на предсърдната преграда са естествени отвори на предсърдната преграда, които не са се затворили сами, възникнали по време на периода на формиране на органа или, като краен вариант, пълно недоразвитие на един от неговите рудименти.
Видове междупредсърдни дефекти:
Дефектът във вторичната част на преградата представлява 80-90% от всички ASD и се локализира в областта на овалната ямка или горната част на преградата, създавайки шунт от лявото предсърдие към дясно. Този дефект възниква предимно поради прекомерна фенестрация или резорбция на първичната част на преградата или недоразвитие на вторичната част на преградата, както и комбинация от тези фактори. В приблизително 10% от случаите се придружава от частичен аномален дренаж на белодробните вени. ASD означава наличието на истинска тъканна недостатъчност на предсърдната преграда със запазване на функционалната и анатомична проходимост на дефекта. Вторичните дефекти на предсърдната преграда често се наричат вторични ASD. Такива дефекти не трябва да се бъркат с отворения овален отвор. Анатомичното заличаване на овалния прозорец обикновено следва функционалното му затваряне скоро след раждането.Дефектът на вторичната част на преградата може да се комбинира с аневризма на преградата. Смята се, че това е резултат от излишната тъкан на овалния прозорец. В такива случаи е възможна комбинация с пролапс на митралната клапа и предсърдни аритмии.
Разновидностите на дефектите във вторичната част на ASD също включват редки дефекти: дефекти на венозния синус (непокрит коронарен синус), които са редки и представляват 3-4% от всички ASD. Те се намират в областта, където MPP се свързва с горната празна вена и много по-рядко в точката, където долната празна вена се влива в дясното предсърдие. При тези дефекти липсва част от покрива на коронарния синус и следователно кръвта се шунтира от лявото предсърдие в коронарния синус и след това в дясното предсърдие. Дефектите на венозния синус, които се появяват в горната част на IVS близо до сливането на горната куха вена, често са придружени от анормално свързване на белодробните вени, излизащи от десен бял дробс горната празна вена и дясното предсърдие. Дясните белодробни вени могат да се дренират необичайно в ревматоидния артрит, най-често на кръстовището на горната празна вена (дренажът на десните белодробни вени в долната празна вена се нарича синдром на ятагана).
Дефект в първичната част на пикочния мехур, локализиран в долната му трета. Аномалии като foramen primum са вид дефект в развитието на ендокардните подложки. Такива дефекти са разположени непосредствено до атриовентрикуларните клапи, които могат да бъдат деформирани и некомпетентни да изпълняват функцията си, а понякога образуват обща атриовентрикуларна клапа.
Терминът "синдром на Lutembasche" описва рядка комбинация от ASD и стеноза на левия атриовентрикуларен отвор (митрална стеноза). Последният се развива като следствие от придобит ревматичен валвулит.
Броят на регистрираните ASD не включва отворен форамен овале (дефект в областта на овалната ямка с размер до 0,2 cm), който се среща при 15-30% от възрастните и не е придружен от хемодинамични нарушения, за тази причина не изисква лечение и не влияе на продължителността на живота.
Хемодинамични нарушения
Обемът на кръвта, шунтираща през интератриален дефект, зависи от размера на дефекта, съдовото съпротивление в системното и белодробното кръвообращение и вентрикуларното съответствие. През първите месеци от живота лявата и дясната камера имат еднаква дебелина на стената и следователно са еднакво разтегливи в диастола, в резултат на което изхвърлянето отляво надясно е малко. По-късно съответствието на RV се увеличава, тъй като последващото натоварване върху него намалява поради намаляване на белодробното съдово съпротивление, шунтирането отляво надясно се увеличава и се появява дилатация на RA и RV. Количеството изтичане на кръв отляво надясно през ASD зависи от размера на дефекта, относителното съответствие на вентрикулите и величината на съдовото съпротивление на белодробната и системната циркулация.
При малък ASD налягането в лявото предсърдие надвишава налягането в дясното с няколко милиметра живачен стълб, докато при голям междупредсърден дефект налягането в предсърдията може да се изравни. Кръвният шънт отляво надясно води до диастолно претоварване на дясната камера и повишен белодробен кръвоток. Белодробното съдово съпротивление при деца с ASD обикновено е нормално или намалено и обемното натоварване се понася добре, въпреки че белодробният кръвен поток може да бъде 3-6 пъти по-голям от системния кръвен поток. Повечето деца с вторично ASD обаче нямат субективни симптоми. Хиперволемията води до белодробна хипертония, но тя е умерено изразена за дълго време и необратими (обструктивни) промени в белодробните съдове с този дефект обикновено се образуват не по-рано от 2-3-то десетилетие от живота. По време на бременност, поради увеличаване на общия обем на плазмата, обемът на шънта на нивото на предсърдията може да се увеличи значително.
Време на поява на симптомите:
Въпреки че дефектът съществува от раждането, шумът се появява няколко месеца по-късно или изобщо не се чува. Поради честата липса на сърдечен шум и симптоми на застойна сърдечна недостатъчност, дефектът обикновено се разпознава чрез скринингови ехокардиографски изследвания, по-рядко чрез преходна дистална цианоза и понякога чрез парадоксална тромбоемболия.Симптоми на дефект на предсърдната преграда:
Клиничната картина зависи от възрастта на пациента, размера на дефекта и стойността на съдовото съпротивление на белите дробове. Повечето пациенти с този дефект изглеждат здрави и родителите не се оплакват. Признаците на умерено маневриране отляво надясно могат да включват непоносимост към упражнения и умора. В повечето случаи няма сърдечен шум при аускултация, понякога дори при голям ASD, тъй като разликата в налягането между лявото и дясното предсърдие е малка и малкият градиент на мястото на шънта не създава чуваем звук. Първият тон обикновено е нормален, понякога може да бъде раздвоен. Значително увеличение на обема на кръвта, протичаща през белодробната клапа, води до появата на средносистоличен шум на изтласкване (така наречената хемодинамична белодробна стеноза) във второто и третото междуребрие вляво от гръдната кост. Обикновено се чува ясно разцепване на втори тон или усилване на втори тон над белодробната артерия и не е свързано с дишането. Често няма симптоми на застойна сърдечна недостатъчност или те са умерени.При интератриален дефект често се появява пролапс на митралната клапа. Причината за това може да е притискане на левите камери на сърцето поради разширяване на дясната. При такива пациенти с MVP се чува холосистоличен или късен систоличен шум на върха, често излъчващ към аксиларната област; Може да се чуе средносистолно щракване.
Понякога при много голям размер на дефекта се наблюдава задух, тахикардия, хепатомегалия, може да се появи сърдечна гърбица, границите на сърцето се разширяват надясно, пулсацията на дясната камера се увеличава и пулсацията на белодробната артерия може да се палпира. В тези случаи не само RV, но и белодробната артерия са значително разширени, така че хемодинамичната стеноза на клапата на ПА се заменя с нейната недостатъчност и се появява диастолен шум на Graham-Still (шум на относителна хемодинамична недостатъчност на клапата на белодробната артерия във второто и третото междуребрие вляво от гръдната кост).
При пациенти с общо предсърдие се наблюдава шунтиране отдясно наляво и цианоза, въпреки че това обикновено е леко.
Тежка сърдечна недостатъчност рядко се развива с вторична ASD, само при 3-5% от пациентите и само при много голям размер на дефекта, особено ако това е дефект като венозния синус (sinus venosus). При тази малка група пациенти, тежка СН и забавена физическо развитиевъзникват преди навършване на 1 година (в половината от тези случаи поради хемодинамични нарушения и в друга половина поради комбинирана органна недостатъчност поради съпътстващи дефекти в развитието). В тази малка група смъртността достига до 10%, ако не се извърши операция.
Много рядко първият симптом междупредсърден дефектнастъпва емболичен инсулт.
При неразпознато ASD симптомите на сърдечна недостатъчност могат да се появят за първи път по време на бременност поради увеличаване на обема на циркулиращата кръв.
Диагностика
Може да няма промени на фронтална рентгенова снимка на гръдния кош за малки и средни дефекти. При големи дефекти се наблюдава увеличаване на белодробния модел, разширяване на границите на сърдечната сянка поради дилатация на RA и RV; белодробната артерия е разширена и изпъква вляво между контура на аортата и ЛК.
Няма промени в електрокардиограмата с малки дефекти. За голям дефект електрическа осима вертикална позиция или е наклонена надясно (+95 ... +170?). Ако обемът на шунтиране отляво надясно е повече от 50% от минутния обем на белодробната циркулация, се появяват признаци на хипертрофия на RV и RA (морфология на rsR във V1, подчертана S-вълна в левите прекордиални отвеждания, липса на зъбец Q в левите прекордиални отвеждания, заострена Р-вълна). При всякакъв вид дефект, особено при дефект на венозния синус, P-R интервалът може да бъде удължен. При по-големи деца се появяват предсърдни аритмии (суправентрикуларен екстрасистол и тахикардия, предсърдно трептене).
Лабораторни данни - общ анализкръв и газов съставкръвното е нормално.
Доплер ехокардиографията определя местоположението и големината на дефекта, посоката на кръвооттичане през него, дилатацията на RA и RV и белодробния ствол.
Освен това, с голям дефект на IVS, се определя парадоксално движение на IVS, признаци на трикуспидна регургитация II-III степен, повишено налягане в дясната камера и белодробната артерия. Трансезофагеалната ехокардиография може да разкрие аномалии на белодробните вени, свързани с междупредсърден дефект на ситус венозус.
Сърдечна катетеризация и ангиокардиография:
Налага се много рядко, в случаите, когато има несъответствие между клиничните симптоми на дефекта и данните. инструментални изследвания. Използва се главно за оценка на степента на белодробна хипертония, ако е тежка, наличието на белодробно-системен шунт и оценка на резистентността на белодробното съдово легло.Естествена еволюция на порока
Без хирургично лечениебелодробната хипертония прогресира, но появата на обструктивни белодробни съдови лезии (стадий III-IV PH) се наблюдава от 2-3-то десетилетие от живота, т.е. по-късно, отколкото с VSD и PDA. За неразпознат междупредсърден дефект при юноши и възрастни, присъединяване артериална хипертонияувеличава обема на левия-десния дъмпинг. В късния стадий на дефекта се наблюдава значително повишаване на съпротивлението на белодробните съдове, което в юношеска възраст или след 18 години ще доведе до обструктивно увреждане на белодробните съдове и намаляване на степента на ляво-десния шънт .В допълнение, поради дилатация на RA, възникват персистиращи предсърдни аритмии (включително предсърдно мъждене). Поради тежката дилатация на РА, пациентите са изложени на риск от тромбоемболични усложнения (предимно инсулт). Изброените причини ограничават качеството и продължителността на живота. Застойната сърдечна недостатъчност на дясната камера с големи размери на дефекта се увеличава по време на бременност и може да доведе до неблагоприятен изход.
При приблизително 15% от пациентите с дефекти на вторичната част на преградата с малък или среден размер, тези дефекти могат да се затворят спонтанно до 4-5 години от живота или да намалят по размер толкова много, че да станат хемодинамично незначими.
Наблюдение преди операция
При признаци на СН и ПХ се предписват диуретици и АСЕ инхибитори, а при необходимост и дигоксин.
Продължителност на хирургичното лечение:
Показания за операция преди навършване на 1 година са симптоми на тежка сърдечна недостатъчност и забавено физическо развитие. За други пациенти оптимална възрастоперация - 2-3 години, дори и да няма симптоми или те са минимални.Видове хирургично лечение:
Първо успешна операциязашиването на вторична ASD е извършено на 2 септември 1952 г. от хирург F. Lewis в клиниката медицински университетЩат Минесота (САЩ) при 5-годишно момиче с голям интератриален дефект в условия на обща хипотермия с период на аортно притискане по-малко от 6 минути. Детето се възстанови без усложнения и без използване на съвременни методиследоперативно интензивно лечение и е изписан от болницата след 11 дни. Именно за ASD е извършена първата в света операция с помощта на изкуствено кръвообращение, когато докторът J. Gibbon на 6 май 1953 г. използва създадената от него помпа оксигенатор, за да затвори ASD.В зависимост от размера и морфологичния тип на дефекта, в момента се използват следните хирургични техники.
Зашиване или пластична хирургия на дефекта при условия на изкуствено кръвообращение от метода на достъп с помощта на средната стернотомия или от дясната предна торакотомия.
Оклузия с апарат Amplatzer с правилна форма на дефекта и наличие на околния ръб от поне 0,5 см. Опитите за катетърна оклузия на междупредсърдния дефект започват през 50-те години на миналия век, когато се използват различни устройства за затваряне на дефекта без използване на на изкуствено кръвообращение. В средата на 1970г. Лекарите T. King и N Mills са патентовали устройство, което са открили, което прави възможно лечението на ASD чрез минимално инвазивна транскатетърна манипулация без операция с кардиопулмонален байпас. T. King е и първият, който извършва тази манипулация при междупредсърден дефект. През последните две десетилетия настъпиха значителни промени в подходите за лечение на този дефект - транскатетърното затваряне на вторичен предсърден дефект беше въведено при значителна част от възрастни пациенти и деца. През последните повече от 30 години бяха тествани много разновидности на устройства за оклузия. Понастоящем се произвежда оклудер за затваряне на ASD под формата на единичен или двоен диск от различни материали и с различни видове катетри, които доставят устройството до сърцето през главните вени.
Транскатетърното затваряне на ASD във вторичната част се използва в целия свят и при малки деца с тегло под 10 kg. Наскоро в САЩ започна използването на биорезорбируеми оклудери при пациенти на възраст 2,5-13 години с добри резултати за 6-12 месеца проследяване. Тези оклудери (BioSTAR) са биоинженерни устройства - те са направени от високо пречистена ацелуларна матрица, съдържаща естествен интерстициален колаген. Техническите правила за инсталиране и последващо наблюдение на биоразградими оклудери са идентични с тези за инсталиране на конвенционални оклудери Amplatzer, с изключение на последващото постепенно биоразграждане на устройството със замяна със собствена фиброзна тъкан.
Въпреки привидната простота на тази процедура, има редица фактори, които влияят както върху възможността, така и върху успеха на нейното прилагане. Те включват морфологичните характеристики на дефекта, наличието съпътстващи заболявания, както и редица индивидуални характеристики, като възраст, ръст, телесно тегло. Усложненията възникват при по-малко от 1% от пациентите, те включват перфорация на съдовата стена, съдова тромбоза и изместване от оклудера.
Дилатацията на панкреаса регресира с приблизително еднаква скорост и при двете хирургични техники. Болничният престой е значително по-кратък при транскатетърната процедура, а възстановяването след изписване е по-кратко.
Резултат от хирургично лечение:
Ранната операция е най-ефективна, но ако се извърши късно, белодробната хипертония, дилатацията на дясното предсърдие и предсърдните аритмии, възникнали преди операцията, могат да персистират дълго време.При отворена хирургия (с изкуствено кръвообращение) хирургическата смъртност е не повече от 0,1%. Усложненията (SSSS, AV блок) са редки.
При катетърна оклузия на дефект с устройство Amplatzer възникват усложнения при 3-4% от пациентите (емболия, перфорация на съдовата стена или сърцето, сърдечна тампонада, аритмии, съдова оклузия, непълно затваряне на дефекта, остатъчен шънт, неправилна позиция на устройството с изместване на атриовентрикуларните клапи). Смъртността поради тези усложнения е под 1%.
Характеристики на затварянето на ASD при малки деца:
При изолирана ASD пациентите често нямат клинични симптоми в ранна детска възраст, така че операцията обикновено може да бъде отложена до 2-4-годишна възраст. Всеизвестно е обаче, че има малка част от децата по-млада възрастс ASD, изискваща по-ранна хирургична интервенция, ако дефектът се комбинира с хронични болестибели дробове или определени хромозомни аномалии.През последните години има все повече съобщения за успешно транскатетърно затваряне на ASD дори при деца с тегло под 10 kg, с ниска честота на усложнения. Все пак трябва да се помни, че тесният лумен на съдовете, през които преминава сравнително твърдият проводник, носещ устройството Amplatzer, води до повече значителен риск съдово уврежданеотколкото при по-големи деца. Бебетата също имат повече висок рискувреждане на сърцето по време на тази манипулация. Наследственият тип ASD обикновено се придружава от относително малка ширина на предсърдния ръб около дефекта, което може да попречи на поставянето на малък дисков оклудер или да доведе до септална ерозия или необходимост от прекратяване на процедурата.
Поради малкия размер на преградата, опитът за инсталиране на оклудер може да бъде неуспешен поради липсата на тъкан на ръба на дефекта, необходима за фиксиране на устройството близо до митралната клапа. Следователно, за да се гарантира безопасността на транскатетърната оклузия, е необходимо внимателно да се оценят всички тези фактори и също така е препоръчително да имате опит в извършването подобни процедурипри кърмачета. За млади пациенти в момента се предлага индивидуално оборудванеизбор на диск на лявото предсърдие.
Подобни статии
-
Определяне на възможността за утаяване на слабо разтворим електролит в реакция на обмен Веществото се утаява от разтвор
За да се отговори на въпроса дали при тези условия ще се образува утайка, е необходимо да се изчисли стойността на произведението на концентрациите на PC и да се сравни с табличната стойност на PR. В този случай са възможни 3 случая: 1. PC< ПР. Такой раствор называется...
-
Множествена склероза или болест със стотици лица
През последните 20 години се наблюдава истински пробив в лечението на множествената склероза. Какви са последните постижения в диагностиката и лечението на това заболяване, колко струва лечението и какво да очакваме от новите лекарства? Тези въпроси...
-
Какво е imba и imbovy Какво е imba
Когато играете масова мултиплейър ролева игра или друга онлайн игра, понякога може да почувствате силно чувство за несправедливост. Може да ви се струва, че един от героите е много по-силен от всички останали. И какво...
-
"Френски хрема" (гонорея): симптоми, диагноза, лечение
Какво е хусарски хрема? Според Wikipedia това е едно от наименованията на полово предаваната болест гонорея. Започват да го наричат така още през 17 век. Тогава сред хусарите тази болест стана широко разпространена заедно с обичайната...
-
Инжекции в пениса: как да направите инжекция в пениса за ерекция?
Изглежда, че размерът на тестисите може да повлияе на какво? Всъщност тестисите са много важен орган за мъжете: те са отговорни за производството на сперма и тестостерон, така че от тях зависи дали един мъж ще стане баща и какви мъжки качества притежава...
-
Възможно ли е забавяне на менструацията с тинктура от воден пипер?
При обилна менструация жените търсят ефективни лечения. Една от тях са народните рецепти. Най-популярна при обилна менструация е тинктурата от воден пипер. Бързо облекчава болката и спазмите, значително облекчава...
