Što može uzrokovati epilepsiju? Glavni etiološki čimbenici epilepsije. Epilepsija temporalnog režnja: simptomi
Epilepsija, epileptični napadaj: uzroci, znaci, prva pomoć, kako liječiti
Epilepsija je stara koliko i brda. O njoj još 5000 godina prije rođenja Krista, napredni umovi drevni Egipt ostavio svoje poruke. Ne smatrajući je svetom, već je povezujući s oštećenjem mozga (BM), čudnu bolest opisao je veliki liječnik svih vremena Hipokrat 400 godina prije Krista. Mnogi pojedinci koji su prepoznati kao izvanredni patili su od epileptičkih napadaja. Na primjer, čovjek obdaren brojnim talentima - Gaius Julius Caesar, koji je ušao u naš svijet 100 godina prije početka nove kronologije, poznat je ne samo po svojim podvizima i postignućima, on također nije prošao ovaj kup, patio je od epilepsije . Tijekom mnogih stoljeća popis "prijatelja u nesreći" nadopunjavali su drugi veliki ljudi, kojima bolest nije spriječila da se bave javnim poslovima, otkrivaju i stvaraju remek-djela.
Ukratko, informacije o epilepsiji mogu se izvući iz mnogih izvora koji nemaju mnogo veze s medicinom, ali ipak opovrgavaju uvriježeno mišljenje da ova bolest nužno dovodi do promjena osobnosti. Negdje jest, ali negdje ne, tako da koncept epilepsije skriva daleko od homogene skupine patoloških stanja, ujedinjenih prisutnošću periodično ponavljajućeg karakterističnog simptoma - konvulzivnog napada.
Ognjište plus pripravnost
U Rusiji se epilepsijom naziva epileptička bolest, kako je tradicija od davnina.
U većini slučajeva epilepsija se očituje kao povremeni napadaji i napadaji. Međutim, simptomi epilepsije su raznoliki i ne ograničavaju se samo na dva navedena simptoma, štoviše, napadaji se javljaju samo uz djelomični gubitak svijesti, a kod djece se često javljaju u obliku absansnih napadaja (kratkotrajnog isključenja s vanjske strane). svijet bez trzavica).

Što se događa u nečijoj glavi kada izgubi svijest i počne imati konvulzije? Neurolozi i psihijatri ističu da je razvoj ove bolesti posljedica dvije komponente - formiranja žarišta i spremnosti mozga da odgovori na iritaciju neurona lokaliziranih u ovom fokusu.
Fokus konvulzivne spremnosti nastaje kao rezultat različitih lezija nekog područja mozga(trauma, infekcija, tumor). Ožiljak nastao kao posljedica oštećenja ili kirurške intervencije ili iritira živčana vlakna, oni postaju uzbuđeni, što dovodi do razvoja napadaja. Širenje impulsa na cijeli moždani korteks isključuje svijest pacijenta.
Što se tiče konvulzivne spremnosti, ona varira(visoki i niski prag). Visoka konvulzivna spremnost korteksa manifestirat će se s minimalnom ekscitacijom u žarištu ili čak u odsutnosti samog žarišta (apsensni napadi). Ali može postojati još jedna opcija: lezija je velika, a konvulzivna spremnost je niska, tada se napad događa s potpuno ili djelomično očuvanom sviješću.
Glavna stvar iz složene klasifikacije

Epilepsija prema Međunarodnoj klasifikaciji uključuje više od 30 oblika i sindroma, stoga se on (i sindromi) razlikuju od epileptičkih napadaja, koji imaju iste ili čak više varijanti. Nećemo mučiti čitatelja popisom složenih imena i definicija, već ćemo pokušati istaknuti glavnu stvar.
Epileptični napadaji (ovisno o prirodi) dijele se na:
- Djelomično (lokalno, žarišno). One se pak dijele na jednostavne, koje se odvijaju bez posebnih smetnji u radu mozga: napadaj je prošao - osoba je pri zdravoj pameti, i složene: nakon napada bolesnik je još dezorijentiran u prostoru i vremenu. neko vrijeme, a uz to ima simptome funkcionalni poremećaji ovisno o zahvaćenom području GM-a.
- Primarno generalizirani, koji se javljaju uz uključivanje obje hemisfere mozga, skupina generaliziranih napadaja sastoji se od odsutnosti, kloničkih, toničkih, miokloničkih, toničko-kloničkih, atoničnih tipova;
- Sekundarno generalizirano javljaju kada su parcijalni napadaji već u punom zamahu, to se događa jer žarišna patološka aktivnost, koja nije ograničena na jedno područje, počinje utjecati na sva područja mozga, što dovodi do razvoja konvulzivnog sindroma i.
Treba napomenuti da u teškim oblicima bolesti pojedini pacijenti često doživljavaju prisutnost nekoliko vrsta napadaja odjednom.
Klasificirajući epilepsiju i sindrome na temelju podataka elektroencefalograma (EEG), razlikuju se sljedeće opcije:
- Odvojeni oblik (žarišni, djelomični, lokalni). Razvoj žarišne epilepsije temelji se na kršenju procesa metabolizma i opskrbe krvlju u određenoj zoni mozga; u tom smislu razlikuju vremensku (poremećaj ponašanja, sluha, mentalne aktivnosti), frontalni (problemi s govorom). ), parijetalni (prevladavajući poremećaji kretanja), okcipitalni (poremećaji koordinacije i vida).
- Generalizirana epilepsija, koja se na temelju dodatnih studija (MRI, CT) dijeli na simptomatsku epilepsiju ( vaskularne patologije, cista mozga, formacija koja zauzima prostor) i idiopatski oblik (uzrok nije utvrđen).
Napadaji koji slijede jedan za drugim pola sata ili više, koji ne dopuštaju bolesniku s epilepsijom da se vrati svijesti, stvoriti stvarna prijetnja pacijentov život. Ovo stanje se zove epileptički status, koji također ima svoje sorte, ali najteži od njih je toničko-klonički epistatus.
Uzročni čimbenici

Unatoč poodmakloj dobi epilepsije i dobrom poznavanju, podrijetlo mnogih slučajeva bolesti još uvijek ostaje nejasno. Najčešće je njegov izgled povezan s:

Očito je da su, iz razloga, gotovo svi oblici stečena, jedina iznimka je dokazana varijanta obiteljske patologije (gen odgovoran za bolest). Podrijetlo gotovo polovice (oko 40%) svih prijavljenih slučajeva epileptičkih poremećaja ili srodnih stanja ostaje misterij. Odakle su došli, što je uzrokovalo epilepsiju, može se samo nagađati. Ovaj oblik, koji se razvija bez vidljivog razloga, naziva se idiopatski, dok je bolest čija je povezanost s drugim somatske bolesti jasno naznačeno, naziva se simptomatskim.
Predvjesnici, znakovi, aura
Bolesnik s epilepsijom izgled(u mirnom stanju) nije uvijek moguće istaknuti se iz gomile. Druga je stvar ako počne napadaj. Ovdje će biti kompetentni ljudi koji mogu postaviti dijagnozu: epilepsija. Sve se događa zato što se bolest javlja periodički: razdoblje napada (svijetlo i burno) zamjenjuje zatišje (interiktalno razdoblje), kada simptomi epilepsije potpuno nestaju ili ostaju kao kliničke manifestacije bolesti koja je dovela do napadaja.
Glavni znak epilepsije, koji prepoznaju čak i ljudi daleko od psihijatrije i neurologije, smatra se grand mal napadaj , koji je karakteriziran iznenadnim početkom koji nije povezan s određenim okolnostima. Povremeno se, međutim, može saznati da je nekoliko dana prije napadaja bolesnik bio lošeg zdravlja i raspoloženja, imao je glavobolju, gubitak apetita, teškoće sa spavanjem, ali osoba te simptome nije doživjela kao vjesnike napadaja. prijeteći epileptični napadaj. U međuvremenu, većina pacijenata s epilepsijom, koji imaju impresivnu povijest bolesti, još uvijek nauče unaprijed predvidjeti približavanje napadaja.

A sam napad se odvija ovako: obično se prvo pojavi aura (unutar nekoliko sekundi) (iako napad može započeti i bez nje). Uvijek ima isti karakter samo kod jednog konkretnog bolesnika. Ali mnogi pacijenti i različite zone iritacije u njihovom mozgu, dovodeći do epileptičnog pražnjenja, također stvaraju različite vrste aure:
- Psihički je tipičniji za oštećenje temporo-parijetalne regije, klinički: pacijent se nečega boji, užas se zamrzava u njegovim očima ili, obrnuto, njegovo lice izražava stanje blaženstva i radosti;
- Motor - pojavljuju se sve vrste pokreta glave, očiju, udova, koji očito ne ovise o želji pacijenta (motorički automatizam);
- Osjetnu auru karakterizira širok raspon perceptivnih poremećaja;
- Autonomni (oštećenje senzomotornog područja) očituje se kardialgijom, tahikardijom, gušenjem, hiperemijom ili bljedilom koža, mučnina, bol u trbuhu itd.
- Govor: govor je ispunjen nerazumljivim povicima, besmislenim riječima i frazama;
- Auditivni - o njemu možemo govoriti kada osoba čuje bilo što: vikanje, glazbu, šuškanje, što zapravo jednostavno ne postoji;
- Olfaktivna aura vrlo je karakteristična za epilepsiju temporalnog režnja: izrazito neugodan miris pomiješan je s okusom tvari koje ne čine normalnu ljudsku hranu (svježa krv, metal);
- Vizualna aura se javlja kada je zahvaćena okcipitalna zona. Čovjek ima vizije: leteće jarkocrvene iskre, sjajni pokretni predmeti, poput novogodišnjih kuglica i vrpci, lica ljudi, udovi, figure životinja mogu se pojaviti pred očima, a ponekad ispadnu vidna polja ili nastupi potpuni mrak, tj. , vizija je potpuno izgubljena;
- Osjetljiva aura na svoj način “vara” oboljelog od epilepsije: postaje mu hladno u zagrijanoj prostoriji, po tijelu mu počinju gmizati guske, udovi mu trnu.
Klasičan primjer
Mnogi ljudi sami mogu govoriti o simptomima epilepsije (vidjeli su ih), jer se događa da napadaj uhvati bolesnika na ulici, gdje očevidaca ne manjka. Osim toga, pacijenti s teškom epilepsijom obično ne odlaze daleko od kuće. U kraju u kojem žive uvijek će biti ljudi koji u osobi koja se grči prepoznaju bližnjega. A mi se, najvjerojatnije, možemo samo prisjetiti glavnih simptoma epilepsije i opisati njihov slijed:

Postupno osoba dolazi k sebi, svijest se vraća i (vrlo često) osoba s epilepsijom odmah pada u duboki san. Nakon što se probudio letargičan, slomljen, neodmoran, pacijent ne može reći ništa razumljivo o svom napadaju - jednostavno ga se ne sjeća.
Ovo je klasični generalizirani tečaj epileptički napadaj , ali, kao što je gore spomenuto, djelomične varijante mogu se pojaviti na različite načine; njihove kliničke manifestacije određene su zonom iritacije u korteksu mozga (karakteristike lezije, njezino podrijetlo, što se događa u njemu). Tijekom parcijalnih napadaja mogu se javiti strani zvukovi, bljeskovi svjetla (senzorni znaci), bolovi u trbuhu, znojenje, promjena boje kože (vegetativni znaci), kao i različiti psihički poremećaji. Osim toga, napadi se mogu pojaviti samo s djelomičnim oštećenjem svijesti, kada pacijent u određenoj mjeri razumije svoje stanje i percipira događaje koji se događaju oko njega. Epilepsija je raznolika u svojim manifestacijama...
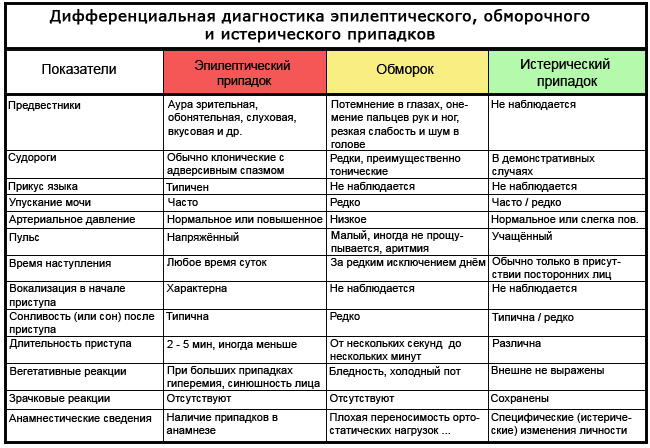
Tablica: kako razlikovati epilepsiju od nesvjestice i histerije
Najgori oblik je vremenski
Od svih oblika bolesti, najzahtjevniji je i za liječnika i za bolesnika epilepsija temporalnog režnja. Često, osim osebujnih napada, ima i druge manifestacije koje utječu na kvalitetu života bolesnika i njegovih bližnjih. Epilepsija temporalnog režnja dovodi do promjena osobnosti.

Ovaj oblik bolesti temelji se na psihomotornim napadajima s prethodnom karakterističnom aurom (pacijenta obuzima iznenadni strah, pojavljuju se odvratni osjećaji u području trbuha i isti odvratni miris okolo, postoji osjećaj da se sve to već dogodilo). Napadaji se manifestiraju na različite načine, ali očito je da razne pokrete, pojačano gutanje i druge simptome bolesnik apsolutno ne kontrolira, odnosno da se javljaju sami od sebe, neovisno o njegovoj volji.
S vremenom bolesnikova rodbina sve više primjećuje da razgovor s njim postaje otežan, da se fiksira na sitnice koje smatra važnima, da pokazuje agresiju i sadističke sklonosti. U konačnici, pacijent s epilepsijom potpuno degenerira.
Ovaj oblik epilepsije češće od drugih zahtijeva radikalno liječenje, inače je jednostavno nemoguće nositi se s tim.
Svjedočiti napadu - pomoć kod epileptičnog napadaja

važna pravila tijekom napada
Nakon što je svjedočio epileptičkom napadu, svaka osoba je dužna pružiti pomoć, možda o tome ovisi život pacijenta s epilepsijom. Naravno, ne može se poduzeti nikakva radnja za naglo zaustavljanje napadaja nakon što se već počeo razvijati, ali to ne znači pomoći kod epilepsije. algoritam bi mogao izgledati ovako:
- Potrebno je što više zaštititi pacijenta od ozljeda tijekom padova i konvulzija (ukloniti predmete za bušenje i rezanje, staviti nešto mekano ispod glave i torza);
- Brzo oslobodite pacijenta od opresivnih dodataka, uklonite remen, pojas, kravatu, otkopčajte kuke i gumbe na odjeći;
- Kako biste izbjegli povlačenje jezika i gušenje, okrenite glavu pacijenta i pokušajte držati ruke i noge tijekom konvulzivnog napada;
- Ni pod kojim okolnostima ne pokušavajte na silu otvoriti usta (možete se ozlijediti) niti ubacivati tvrde predmete (bolesnik ih može lako pregristi, ugušiti se ili ozlijediti), možete i trebate staviti smotani ručnik između zubi;
- Nazovite hitnu pomoć ako se napad povuče i nema znakova da nestaje - to može ukazivati na razvoj epistatusa.

Ako postoji potreba za pružanjem pomoći kod epilepsije kod djeteta, tada su radnje, u načelu, slične onima opisanim, međutim, ležati na krevetu ili drugom tapecirani namještaj Lakše ga je i držati. Jačina epileptičnog napadaja je velika, ali je kod djece ipak manja. Roditelji koji se ne susreću s napadom prvi put obično znaju što učiniti ili ne učiniti:
- Treba ga položiti na bok;
- Ne pokušavajte nasilno otvoriti usta ili izvoditi umjetno disanje tijekom konvulzija;
- Ako imate temperaturu, brzo stavite rektalni antipiretski čepić.
Hitna pomoć se poziva ako se to ranije nije dogodilo ili napadaj traje duže od 5 minuta, kao i u slučaju ozljede ili problema s disanjem.
Video: prva pomoć za epilepsiju - Zdravstveni program
EEG će odgovoriti na pitanja

Svi napadi s gubitkom svijesti, bilo da su se dogodili s konvulzijama ili bez njih, zahtijevaju proučavanje stanja mozga. Dijagnoza epilepsije postavlja se nakon posebna istraživanja koji se zoveŠtoviše, moderne računalne tehnologije omogućuju ne samo otkrivanje patoloških ritmova, već i određivanje točne lokalizacije fokusa povećane konvulzivne spremnosti.
Kako bi razjasnili podrijetlo bolesti i potvrdili dijagnozu, pacijenti s epilepsijom često proširuju raspon dijagnostičkih mjera propisivanjem:
- Konzultacije s oftalmologom (ispitivanje stanja žila fundusa);
- Biokemijske laboratorijske pretrage i EKG.
U međuvremenu, vrlo je loše kada osoba dobije takvu dijagnozu, a zapravo nema nikakvu epilepsiju. Napadi mogu biti rijetki, a liječnik se, ponekad igrajući na sigurno, ne usuđuje potpuno odbaciti dijagnozu.
Što je napisano perom, ne može se sjekirom izrezati
Najčešće je bolest praćena konvulzivnim sindromom, no dijagnoza epilepsije i dijagnoza konvulzivnog sindroma nisu uvijek identične, jer napadaji mogu biti uzrokovani određenim okolnostima i javljaju se jednom u životu. Samo što je zdrav mozak vrlo snažno reagirao na jak podražaj, odnosno to je njegov odgovor na neku drugu patologiju (groznica, trovanje itd.).

Nažalost, konvulzivni sindrom, čija je pojava posljedica raznih razloga(otrovanje, toplinski udar) ponekad može okrenuti život osobe, pogotovo ako je muško i ima 18 godina. Vojna iskaznica izdana bez vojne službe (povijest konvulzivnog sindroma) u potpunosti ga lišava prava da dobije vozačku dozvolu ili da bude primljen u određena zanimanja (na visinama, u blizini pokretnih strojeva, u blizini voda, itd.). d.). Hodanje po nadležnim tijelima rijetko daje rezultate, može biti teško ukloniti članak, invaliditet “ne sija” – tako čovjek živi, ne osjeća se ni bolesno ni zdravo.
Kod osoba koje piju, konvulzivni sindrom se često naziva alkoholna epilepsija, što je lakše reći. No, vjerojatno svi znaju da se konvulzije kod alkoholičara javljaju nakon dužeg pijanstva i takva "epilepsija" prolazi kada osoba potpuno prestane piti, pa se ovaj oblik bolesti može izliječiti rekulturacijom ili drugom metodom borbe protiv zelene zmije.
Ali dijete može prerasti

Epilepsija u dječjoj dobi je češća od utvrđene dijagnoze ove bolesti u odraslih, osim toga, sama bolest također ima niz razlika, na primjer, druge uzroke i drugačiji tečaj. Kod djece se simptomi epilepsije mogu očitovati samo kao absansni napadaji, koji su česti (nekoliko puta dnevno) napadi vrlo kratkotrajnog gubitka svijesti bez padanja, grčeva, pjene, pospanosti i drugih znakova. Dijete se, ne prekidajući započeti posao, isključi na nekoliko sekundi, pogled mu se okrene u jednu točku ili zakoluta očima, ukoči se, a zatim, kao da se ništa nije dogodilo, nastavi učiti ili pričati dalje, ni ne sluteći da je bio “odsutan” 10 sekundi.
Epilepsija u djetinjstvu često se smatra poremećajem napadaja uzrokovanim vrućicom ili drugim uzrocima. U slučajevima kada se utvrdi porijeklo napadaja, roditelji mogu računati na potpuno izlječenje: uzrok je otklonjen - dijete je zdravo (iako febrilni napadaji ne zahtijevaju posebnu terapiju).
Situacija je složenija s dječjom epilepsijom, čija etiologija ostaje nepoznata, a učestalost napadaja se ne smanjuje. Takvu će djecu morati stalno pratiti i liječiti dugo vremena.
Što se tiče oblika izostanka, češće ih imaju djevojčice, razbole se negdje prije škole ili u prvom razredu, pate neko vrijeme (5-6-7 godina), onda počnu imati sve manje napadaje, a onda potpuno nestati ("djeca prerastu", kažu ljudi). Istina, u nekim slučajevima, napadaji odsutnosti transformiraju se u druge varijante "epileptičke" bolesti.
Video: napadaji u djece - dr. Komarovsky
Nije tako jednostavno
Je li epilepsija izlječiva? Naravno, liječi se. Ali možemo li u svim slučajevima očekivati potpuno uklanjanje bolesti, drugo je pitanje.

Liječenje epilepsije ovisi o uzrocima napadaja, obliku bolesti, lokalizaciji patološkog žarišta, stoga se prije nastavka zadatka pacijent s epilepsijom temeljito ispituje (EEG, MRI, CT, ultrazvuk jetre i bubrezi, laboratorijske pretrage, EKG, itd.) . Sve ovo radi se kako bi se:
- Utvrdite uzrok - možda se može brzo iskorijeniti ako su napadaji uzrokovani tumorom, cistom itd.
- Odredite kako će se pacijent liječiti: kod kuće ili u bolničkom okruženju, koje će mjere biti usmjerene na rješavanje problema - konzervativna terapija ili kirurško liječenje;
- Odaberite lijekove, a istodobno objasnite rodbini kakav može biti očekivani rezultat i koje nuspojave treba izbjegavati kada ih uzimate kod kuće;
- Da bi se pacijentu u potpunosti osigurali uvjeti za sprječavanje napada, pacijent mora biti informiran što je dobro za njega, što je štetno, kako se ponašati kod kuće i na poslu (ili studiju), koju profesiju odabrati. U pravilu, liječnik koji je pohađao podučava pacijenta da se brine o sebi.
Kako ne bi došlo do napadaja, bolesnik s epilepsijom treba dovoljno spavati, ne živcirati se zbog sitnica, izbjegavati pretjerano izlaganje visokim temperaturama, ne raditi pretjerano, te vrlo ozbiljno uzimati propisane lijekove.
Pilule i radikalna eliminacija
Konzervativna terapija sastoji se u propisivanju antiepileptičkih tableta, koje ordinirajući liječnik propisuje na posebnom obrascu i koje se ne prodaju u slobodnoj prodaji u ljekarnama. To može biti karbamazepin, convulex, difenin, fenobarbital itd. (ovisno o prirodi napadaja i obliku epilepsije). Tablete imaju nuspojave, uzrokuju pospanost, usporavaju, smanjuju pažnju i njihove naglo otkazivanje(na vlastitu inicijativu) dovodi do povećanja učestalosti ili ponovnog izbijanja napadaja (ako je, zahvaljujući lijekovima, bolest izliječena).

Ne treba misliti da utvrđivanje indikacija za kirurška intervencija- jednostavan zadatak. Naravno, ako je uzrok epilepsije aneurizma cerebralne žile, tumor mozga ili apsces, onda je sve jasno: uspješna operacija oslobodit će pacijenta stečene bolesti - simptomatske epilepsije.
Teško je riješiti problem s konvulzivnim napadima, čija je pojava uzrokovana patologijom nevidljivom oku, ili još gore, ako podrijetlo bolesti ostaje misterij. Takvi pacijenti, u pravilu, prisiljeni su živjeti na tabletama.
Predloženi kirurški zahvat težak je posao i za pacijenta i za liječnika; potrebno je proći preglede koji se provode samo u specijaliziranim klinikama (pozitronska emisijska tomografija za proučavanje metabolizma mozga), razviti taktiku (kraniotomija?) i uključiti srodne specijalisti.
Najčešći kandidat za kirurško liječenje je epilepsija temporalnog režnja, koja nije samo teška, već dovodi i do promjena osobnosti.
Život bi trebao biti ispunjen
U liječenju epilepsije vrlo je važno bolesnikov život što više približiti ispunjenom i sadržajnom, bogatom zanimljivim događajima, kako se ne bi osjećao inferiorno. Razgovori s liječnikom, pravilno odabrani lijekovi i pozornost na profesionalne aktivnosti pacijenta uvelike pomažu u rješavanju takvih problema. Osim, pacijenta se uči kako se ponašati kako ne bi izazvao napad:

- Govore o preferiranoj prehrani (mliječno-biljna dijeta);
- Zabraniti konzumiranje alkoholnih pića i pušenje;
- Ne preporučuje se česta uporaba jaki "čajevi i kave";
- Savjetuje se izbjegavanje svih ekscesa koji imaju prefiks "pretjerano" (prejedanje, hipotermija, pregrijavanje);
Posebni problemi nastaju prilikom zapošljavanja pacijenta jer osobe koje više ne mogu raditi dobivaju skupinu invaliditeta(česti napadaji). Obavljati rad koji nije povezan s visinama, mehanizmima u pokretu, kada povišene temperature i tako dalje, mnogi pacijenti s epilepsijom su sposobni, ali kako će to biti u kombinaciji s njihovim obrazovanjem i kvalifikacijama? Općenito, pacijentu može biti jako, jako teško promijeniti ili pronaći posao, liječnici se često boje potpisati papir, a ni poslodavac to ne želi preuzeti na vlastitu odgovornost... Ali prema pravilima, radna sposobnost i invaliditet ovise o učestalosti napadaja, obliku bolesti, dobu dana, kada se napadaj javlja. Na primjer, pacijent koji pati od napadaja noću oslobođen je noćnih smjena i službenih putovanja, a pojava napadaja tijekom dana ograničava profesionalnu aktivnost (cijeli popis ograničenja). Česti napadaji s promjenama osobnosti postavljaju pitanje dobivanja skupine invaliditeta.
Nećemo biti neiskreni ako kažemo da živjeti s epilepsijom zaista nije lako, jer svatko želi nešto postići u životu, školovati se, ostvariti karijeru, izgraditi kuću, steći materijalno bogatstvo. Mnogi ljudi, koji su u mladosti, stjecajem nekih okolnosti, bili zaglavljeni s "epi" (a postojao je samo konvulzivni sindrom), prisiljeni su stalno dokazivati da su normalni, da nisu imali napadaje 10 ili 20 godina. , ali uporno pišu da se ne smije raditi u blizini vode, u blizini vatre i tako dalje. Onda možete zamisliti kako je čovjeku kad se ti napadi dogode, pa liječenje ne treba izbjegavati, bolje bi bilo da se ta bolest duboko sakrije ako se ne može u potpunosti iskorijeniti.
Video: epilepsija u emisiji "O najvažnijoj stvari!"
Epilepsija, čiji su uzroci navedeni u nastavku, uvelike je kontroverzna bolest. Zahvaljujući napretku moderne medicine, znamo da je epilepsija bolest živčanog sustava kod koje pacijenti pate od iznenadnih napadaja. Izražavaju se u obliku konvulzija, nakon čega je moguć gubitak svijesti ili početak kome.
Epilepsija je kronična živčana bolest koja se očituje napadajima, konvulzijama i praćena je gubitkom svijesti.
Klinički su takvi napadaji karakterizirani prolaznim poremećajem različitih funkcija osjetila, kretanja, misli i probave.
Učestalost otkrivanja ove bolesti može se kretati od 8 do 11 posto (bolest u obliku tradicionalnog punog napada) opće populacije bilo koje zemlje, neovisno o lokaciji, klimi i razvijenosti njezina gospodarstva. U stvarnosti, svaka 12 osoba ponekad osjeti neke manje znakove bolesti.
Općenito, liječnici vjeruju da se osoba može oporaviti ako se pridržava odabranog tijeka liječenja i zdravog načina života.
Uzroci epilepsije
Uzroci epilepsije kod djece i odraslih ove bolesti izravno utječu na to kako se točno odvijaju pacijentovi napadi.
Razlozi za nastanak bolesti su različiti, a uglavnom se dijele u sljedeće kategorije:

- Idiopatski - epizode kada bolest prolazi kroz članove obitelji, često nakon nekoliko desetaka generacija. Mozak nije inherentno oštećen, ali postoji osebujna reakcija neuralnih elemenata. Ovaj obrazac je varijabilan, a napadaji se pojavljuju bez razloga.
- Simptomatska kategorija - uvijek postoji čimbenik u formiranju izvora bolne pulsacije. To mogu biti posljedice ozljeda, intoksikacija, novotvorina, cista ili nedostataka u razvoju. Riječ je o "nepredvidivom" obliku epilepsije, budući da napadaj izaziva i najmanji nadražaj, primjerice ubod injekcije, velika svađa s prijateljem i slično;
- Kriptogena kategorija - ne postoji način da se jasno odredi pravi korijenski uzrok pojave neobičnih (bezvremenskih) pulsirajućih izvora.
Epilepsija kod tinejdžera ne može se klasificirati kao nasljedna bolest. Međutim, 40% pacijenata s epilepsijom ima rođake koji pate od epileptičkih napadaja.
Dijete može naslijediti povećani stupanj spremnosti za paroksizmalni odgovor mozga na fluktuacije vanjskih i unutarnjih čimbenika, proces inhibicije i ekscitacije.
 Postoji niz napadaja: njihov oblik i težina su različiti. Napadaj u kojem je kriv samo jedan režanj mozga naziva se parcijalni ili žarišni. Ako pati cijeli mozak, onda se takav napad naziva generaliziranim. Postoje hibridni oblici: prvo se osobi dijagnosticira bolest u jednom dijelu hemisfere, zatim u drugoj hemisferi.
Postoji niz napadaja: njihov oblik i težina su različiti. Napadaj u kojem je kriv samo jedan režanj mozga naziva se parcijalni ili žarišni. Ako pati cijeli mozak, onda se takav napad naziva generaliziranim. Postoje hibridni oblici: prvo se osobi dijagnosticira bolest u jednom dijelu hemisfere, zatim u drugoj hemisferi.
Često postoje naknadni uzroci bolesti u obliku: traume lubanje, srčanog udara, tumora u mozgu, nedostatka zraka i krvi, patologije strukture hemisfera, meningitisa, virusnih bolesti, drugih bolesti, apscesa mozga, nasljedni faktori.
Epilepsijom se najčešće zaraze djeca i adolescenti, od kojih je od pola do jedan posto podložno epileptičkim paroksizmima. Iz tog razloga epilepsija u djece i adolescenata, kao i u odraslih, nije iznimka.
Kako izliječiti bolest?
 Unatoč značaju i težini bolesti, pod uvjetom da se epilepsija kod djece i odraslih na vrijeme dijagnosticira i pravilno liječi, ona nestaje u pola slučajeva.
Unatoč značaju i težini bolesti, pod uvjetom da se epilepsija kod djece i odraslih na vrijeme dijagnosticira i pravilno liječi, ona nestaje u pola slučajeva.
Ako se dijagnoza utvrdi prvi put, odmah se provodi tečaj ljekoviti med. terapije, tada se u 2/3 oboljelih od epilepsije napadaji neće ponoviti tijekom života ili će se povući 5 ili više godina.
Terapija epilepsije - dug proces, koji traje nekoliko mjeseci ili čak godina.
Liječenje epilepsije, ovisno o vrsti bolesti, simptomima i dobi bolesnika, provodi se kirurški ili reakcijski.
Oni mogu pribjeći potonjem, jer uzimanje antikonvulziva daje stabilan povoljan rezultat u gotovo 90 posto pacijenata.
Liječenje epilepsije lijekovima sastoji se od nekoliko ključnih faza:

- diferencijalna dijagnoza omogućuje utvrđivanje oblika bolesti i vrste napadaja kako bi se odabrao pravi lijek;
- identifikacija čimbenika - u slučaju simptomatskog (popularnijeg) oblika epilepsije, potrebno je temeljito ispitivanje mozga za prisutnost defekata: aneurizme, benigne formacije ili drugo;
- prevencija napadaja - poželjno je potpuno eliminirati čimbenike rizika: umor, nedostatak sna, stres, konzumacija alkohola;
- otklanjanje pojedinačnih napadaja provodi se pružanjem hitne pomoći i propisivanjem jednog lijeka ili cijelog niza lijekova.
Vrijedno je unaprijed obavijestiti sve o svojoj dijagnozi kako bi ljudi znali kako zaštititi osobu od ozljeda pri padu.
Liječenje lijekovima
Redovitost uzimanja lijekova omogućuje da se puno povjerenje Očekujte da ćete dobro funkcionirati bez napadaja.
 Nedopustivo je kada odrasla osoba ili tinejdžeri počnu koristiti ljekovite tvari samo kad se pojave napadaji. Da su tablete uzete na vrijeme, možda ne bi bilo nikakvih znakova upozorenja na nadolazeći napadaj.
Nedopustivo je kada odrasla osoba ili tinejdžeri počnu koristiti ljekovite tvari samo kad se pojave napadaji. Da su tablete uzete na vrijeme, možda ne bi bilo nikakvih znakova upozorenja na nadolazeći napadaj.
Tijekom liječenja pacijent se mora pridržavati sljedećih pravila:
- strogo poštujte vrijeme uporabe tvari i ne mijenjajte dozu;
- Ni u kojem slučaju ne smijete sami sebi propisivati druge lijekove na preporuku prijatelja ili ljekarnika;
- ako postoji potreba za prelaskom na analog određenog proizvoda zbog njegove nedostupnosti u ljekarničkoj mreži, obavijestite liječnika koji liječi;
- nemojte prekidati liječenje kako biste stekli trajnu pozitivnu dinamiku bez dopuštenja liječnika;
- odmah obavijestiti liječnika o svim neobičnim znakovima, pozitivnim ili negativnim promjenama u stanju, raspoloženju i općem blagostanju.
 Više od 15 posto pacijenata nakon inicijalne dijagnoze i propisivanja jednog lijeka može živjeti bez pojave napadaja dugi niz godina, redovito se pridržavajući odabrane monoterapije. Glavni cilj liječnika je odabrati najbolju tehniku i dozu. Ovo je posebno važno za ozdravljenje tinejdžera. Liječenje lijekovima počinje s male doze, dok se stanje pacijenta pomno prati. Ako su napadaji lokalizirani, doza se i dalje povećava tijekom vremena dok ne nastupi stabilna remisija.
Više od 15 posto pacijenata nakon inicijalne dijagnoze i propisivanja jednog lijeka može živjeti bez pojave napadaja dugi niz godina, redovito se pridržavajući odabrane monoterapije. Glavni cilj liječnika je odabrati najbolju tehniku i dozu. Ovo je posebno važno za ozdravljenje tinejdžera. Liječenje lijekovima počinje s male doze, dok se stanje pacijenta pomno prati. Ako su napadaji lokalizirani, doza se i dalje povećava tijekom vremena dok ne nastupi stabilna remisija.
Glavni lijekovi koji se koriste u liječenju epilepsije uključuju valprot i karbokside; oni su idealni terapijski rezultat i izazvati minimalne nuspojave. Pacijentu se propisuje 600-1200 ml karbamozepina ili tisuću miligrama deepakina dnevno, ovisno o težini bolesti. Doza se može podijeliti u 2-3 doze unutar 24 sata.
Liječenje epilepsije završava se smanjivanjem doze lijeka tijekom vremena do povlačenja unutar 6 mjeseci.
Zahvaljujući napretku u farmakologiji, 75% slučajeva epilepsije može se kontrolirati učestalošću napadaja pomoću jednog antikonvulziva.
Ali postoji i takozvana katastrofalna epilepsija koja je otporna na takvu terapiju. Razlozi za pojavu ove rezistencije na propisane lijekove kod odraslih i adolescenata mogu ležati u prisutnosti strukturnih defekata u mozgu pacijenta. Takvi oblici bolesti uspješno se liječe neurokirurškim zahvatom.
Epilepsija se puno lakše razvija kod djece čiji je organizam prilično slab i još se ne može boriti s teškim bolestima.
Stres i depresija, emocionalni i psihički stres te umor mogu dovesti do pogoršanja dobrobiti.
Svaka se bolest može liječiti, pogotovo ako o svom zdravlju brinete od malih nogu!
Epilepsija je poremećaj mozga karakteriziran ponavljajućim i spontanim napadajima bilo koje vrste. Postoje različite vrste epilepsije, ali sve uključuju ponavljajuće napadaje uzrokovane nekontroliranim električnim pražnjenjem iz nervne ćelije u moždanoj kori. Ovaj dio mozga kontrolira više mentalne funkcije osobe, opće kretanje i funkcije unutarnjih organa trbušne šupljine, perceptivne funkcije i reakcije ponašanja.
Struktura mozga uključuje: deblo koje se sastoji od leđne moždine, produžene moždine, ponsa i srednjeg mozga; cerebelum; mozak (sastoji se od dvije polovice, odnosno dvije hemisfere); diencefalon.
Napadaji su simptom epilepsije. To su epizode oslabljene funkcije mozga koje uzrokuju promjene u neuromuskularnoj funkciji, pažnji ili ponašanju. Uzrokuju ih abnormalni električni signali u mozgu.
Jednokratni napad može biti povezan s određenim medicinskim problemom (na primjer, tumor na mozgu ili povlačenje iz ovisnost o alkoholu). Ako se nakon toga napadi ne ponove, a temeljni problem je ispravljen, tada osoba neće patiti od epilepsije.
Prvi napad koji se ne može objasniti medicinskim problemom ima oko 25% šanse za povratak. Nakon što se dogodi drugi napadaj, postoji oko 70% šanse za buduće slučajeve epilepsije.
Vrste epilepsije
Epilepsija se općenito dijeli u dvije glavne kategorije, ovisno o vrsti napadaja:
- Djelomična (ili koordinacija, lokalizirana, žarišne) konvulzije. To su napadaji koji su češći od generaliziranih napadaja i nastaju na jednom ili više specifičnih mjesta u mozgu. U nekim slučajevima, parcijalni napadaji mogu se proširiti na široka područja mozga. Mogu se razviti iz specifičnih ozljeda, ali u većini slučajeva njihovo točno podrijetlo je nepoznato (idiopatske su - uzrokovane nepoznatim uzrokom ili su nastale spontano, samostalno, neovisno o drugim lezijama. O idiopatskoj epilepsiji govore u slučajevima kada slika bolesti nije temelji se na grubim anatomskim promjenama u mozgu, kao što nema razloga povezivati bolest s nadražajima perifernih živaca, za razliku od simptomatske epilepsije koja nastaje kao posljedica raznih ozljeda i poremećaja živčanog sustava, a najčešće bolesti mozga - ozljeda lubanje, cerebralni edem, upala moždane ovojnice i sam mozak itd.);
- Generalizirani napadaji. Ti se napadaji obično javljaju u obje hemisfere mozga. Mnogi oblici takvih napadaja imaju genetska osnova. Postoji ispravna, normalna neurološka funkcija između epizoda. Parcijalni napadaji se pak dijele na "jednostavne" ili "složene parcijalne" ("kompleksni parcijalni").
- Jednostavne parcijalne konvulzije. Osoba s jednostavnom parcijalnom ("jacksonovskom") epilepsijom ne gubi svijest, ali može doživjeti zbunjenost, trzanje, trnce ili nejasne mentalne i emocionalne slike događaja. Takvi događaji mogu uključivati déjà vu, blage halucinacije i ekstremne reakcije na miris i okus. Nakon napada, pacijent obično ima privremenu slabost u određenim mišićima. Ovi napadaji obično traju oko 90 sekundi;
- Složeni parcijalni napadaji. Više od polovice napadaja u odraslih su složeni parcijalni. Oko 80% ovih napadaja započinje u temporalnom režnju, dijelu mozga koji se nalazi blizu uha. Smetnje ovdje mogu dovesti do gubitka kontrole, nenamjernog ili nekontroliranog ponašanja ili čak do gubitka svijesti. Bolesnici mogu imati fiksiran i odsutan pogled. Emocije mogu biti pretjerane i neki pacijenti mogu djelovati pijano. Nakon nekoliko sekundi, pacijent može početi izvoditi ponavljajuće pokrete, poput žvakanja ili cmokanja. Epizode obično ne traju više od dvije minute. Mogu se javljati rijetko ili često (svaki dan). Složeni parcijalni spazam može biti praćen pulsirajućim glavobolja.
U nekim slučajevima jednostavni ili složeni parcijalni napadaji prerastu u takozvane sekundarne generalizirane napadaje. Napredovanje može biti toliko brzo da se početni parcijalni napadaj možda niti ne primijeti.
Generalizirani napadaji
Generalizirani (generalizirani) napadaji uzrokovani su poremećajima živčanih stanica koji se javljaju u raširenijim područjima mozga od parcijalnih napadaja. Samim time imaju teže posljedice za bolesnika. Svi se dalje dijele na toničko-kloničke (ili grand mal epileptičke), odsutne (male epileptičke), miokloničke ili atonične napadaje.
 - Toničko-klonički (grand mal epileptični) napadaji. Prva faza grand mal napadaja naziva se "tonična faza" - u kojoj se mišići iznenada stežu, uzrokujući da pacijent padne i nepomično leži približno 10-30 sekundi. Neki ljudi imaju predosjećaj prije grand mal napadaja. Većina, međutim, izgubi svijest bez upozorenja tijela. Može postojati visoka razina u grlu ili grkljanu glazbeni zvuk(stridor) kada bolesnik udahne. Grčevi traju otprilike 30 sekundi do 1 minute. Napad tada ulazi u drugu fazu, koja se naziva "klonička". Mišići se počinju ili opuštati ili zatezati. Nakon ove faze, pacijent može izgubiti kontrolu nad crijevima ili mjehurom. Napadaj obično traje ukupno 2-3 minute, nakon čega bolesnik ostaje neko vrijeme bez svijesti, a zatim se budi s zbunjenošću i izrazitim umorom. Jaka pulsirajuća glavobolja slična migreni također može uslijediti nakon toničko-kloničke faze.
- Toničko-klonički (grand mal epileptični) napadaji. Prva faza grand mal napadaja naziva se "tonična faza" - u kojoj se mišići iznenada stežu, uzrokujući da pacijent padne i nepomično leži približno 10-30 sekundi. Neki ljudi imaju predosjećaj prije grand mal napadaja. Većina, međutim, izgubi svijest bez upozorenja tijela. Može postojati visoka razina u grlu ili grkljanu glazbeni zvuk(stridor) kada bolesnik udahne. Grčevi traju otprilike 30 sekundi do 1 minute. Napad tada ulazi u drugu fazu, koja se naziva "klonička". Mišići se počinju ili opuštati ili zatezati. Nakon ove faze, pacijent može izgubiti kontrolu nad crijevima ili mjehurom. Napadaj obično traje ukupno 2-3 minute, nakon čega bolesnik ostaje neko vrijeme bez svijesti, a zatim se budi s zbunjenošću i izrazitim umorom. Jaka pulsirajuća glavobolja slična migreni također može uslijediti nakon toničko-kloničke faze.
- Odsutni (mali epileptični) napadaji (Petit TZA). Odsutni ili manji epileptični napadaji su kratki gubici svijesti koji se javljaju unutar 3-30 sekundi. Tjelesna aktivnost i gubitak pažnje mogu prestati samo na trenutak. Takve napadaje drugi mogu proći nezapaženo. Mala djeca mogu jednostavno zuriti ili rastreseno hodati uokolo. Maleni napadaji mogu se zamijeniti s jednostavnim ili složenim parcijalnim napadajima ili čak s poremećajem pažnje (ADD ili ADHD - dodatak dijagnozi za sve tupe i inhibirane adolescente, uporne i kronične neurološki sindrom za koje nije pronađen lijek; neurološki i bihevioralni razvojni poremećaj koji počinje u djetinjstvu. Manifestira se sljedećim simptomima: poteškoće s koncentracijom, hiperaktivnost, slabo kontrolirana impulzivnost). Kod petit mal napadaja, međutim, osoba može doživjeti napadaje često, 50-100 puta dnevno.
- Mioklonički spazmi. Mioklonički napadaji su niz kratkih, grčevitih kontrakcija određenih skupina mišića – na primjer, lica ili torza.
- Atonične (akinetičke) konvulzije. Osoba koja može doživjeti atonički (akinetički) napad gubi mišićni tonus. Ponekad može zahvatiti samo jedan dio tijela - tako da, primjerice, čeljust oslabi, a glava padne na prsa. U drugim slučajevima, cijelo tijelo može izgubiti tonus mišića i osoba može iznenada pasti. Kratke atoničke epizode poznate su kao "blob napadi".
- Jednostavni tonički ili klonički napadaji. Napadaji također mogu biti jednostavni tonički ili klonički. Kod toničkih napadaja mišići se kontrahiraju i stanje svijesti se mijenja unutar otprilike 10 sekundi, ali napadaji ne napreduju do kloničke ili trzajne faze. Klonički napadaji javljaju se vrlo rijetko – uglavnom u djece ranoj dobi koji doživljavaju grčeve mišića, ali to nije tonička napetost.
Sindromi epilepsije
Epilepsija se također grupira prema nizu zajedničkih karakteristika, uključujući:
Dob pacijenta;
- vrsta napadaja;
- ponašanje tijekom napada;
- EEG rezultati;
- poznati ili nepoznati uzrok (idiopatski).
Dolje su navedeni neki nasljedni sindromi epilepsije; ne predstavljaju sve vrste epilepsije.
 - Epilepsija temporalnog režnja. Epilepsija sljepoočnog režnja je oblik parcijalne (žarišne) epilepsije, iako također može uzrokovati generalizirane toničko-kloničke napadaje.
- Epilepsija temporalnog režnja. Epilepsija sljepoočnog režnja je oblik parcijalne (žarišne) epilepsije, iako također može uzrokovati generalizirane toničko-kloničke napadaje.
- Epilepsija frontalnog režnja. Epilepsiju frontalnog režnja karakteriziraju iznenadni, nasilni napadaji. Napadaji također mogu uzrokovati gubitak mišićne funkcije, uključujući sposobnost govora. Autosomno dominantna noćna epilepsija frontalnog režnja rijedak je nasljedni oblik (napadaji se javljaju tijekom spavanja).
- “Western” sindrom (infantilni spazmi). Western sindrom, koji se naziva i infantilni spazam, je poremećaj koji uključuje grčeve i kašnjenja u razvoju kod djece tijekom prve godine rođenja (obično 4-8 mjeseci starosti).
- Benigni obiteljski neonatalni napadaji (BFNS). Benigni obiteljski neonatalni napadaji su rijetki nasljedni oblik generalizirani napadaji koji se javljaju u dojenačkoj dobi. Čini se da je DSNS uzrokovan genetskim defektima koji utječu na kanale koji nose kalij u živčanim stanicama.
- Impulzivni petit mal napadaji (IME) ili impulzivna mala epilepsija). IME karakteriziraju generalizirani napadaji - obično toničko-klonički, obilježeni trzavim pokretima (to su tzv. mioklonički napadaji), a ponekad i odsutnim napadajima. Obično se javlja kod djece i mladih odraslih (u dobi od 8-20 godina).
- Lennox-Gastautov sindrom(MLG, miokloničko-astatska epilepsija) - kombinacija koja uključuje atipične apsansne napadaje, toničke napadaje, atoničke ili astatične napadaje, odgodu mentalni razvoj i spori skokovi i valovi na EEG-u s početkom između 1. i 5. godine života. Sindrom se može razviti kao posljedica mnogih neuroloških dječjih bolesti praćenih slabo kontroliranim napadajima. S godinama se početak i vrsta napadaja često mijenjaju. U većini slučajeva napade padanja zamjenjuju parcijalni, složeni parcijalni ili sekundarno generalizirani napadaji. obično - mentalna retardacija do stupnja teške demencije, psihoorganskih poremećaja, 80% - teške kognitivne i poremećaji osobnosti organski tip itd. Lennox-Gastautov sindrom je teški oblik epilepsije, osobito u male djece, koji uzrokuje višestruke napadaje i neka kašnjenja u razvoju. Obično uključuje odsutne, toničke i djelomične grčeve.
- Miokloničko-astatska epilepsija (MAE). MAE je kombinacija miokloničkih napadaja i astazije (smanjena ili gubitak koordinacije mišića), što često rezultira nemogućnošću sjedenja ili stajanja bez pomoći.
- Progresivna mioklona epilepsija. Progresivna mioklona epilepsija je rijetka nasljedna bolest i obično se javlja kod djece u dobi od 6-15 godina. Obično uključuje toničko-kloničke napadaje i izraženu osjetljivost na bljeskove svjetla.
- Landau-Kleffnerov sindrom. Landau-Kleffnerov sindrom je rijetko epileptično stanje koje obično pogađa djecu u dobi od 3-7 godina. To rezultira gubitkom sposobnosti komuniciranja govorom ili pisanjem (afazija).
Epileptički status
Epileptički status (SE) je ozbiljno, po život potencijalno opasno stanje koje zahtijeva hitnu medicinsku pomoć. Može uzrokovati trajno oštećenje mozga ili smrt ako se napad ne liječi učinkovito.
SE se pojavljuje kao ponovljene konvulzije koje traju više od 30 minuta i prekidaju se samo kratkim razdobljima djelomičnog popuštanja. Iako bilo koja vrsta napadaja može biti dugotrajna ili se ponavljati, najteži oblik epileptičkog statusa je generalizirani konvulzivni ili toničko-klonički tip. U nekim slučajevima epileptički status se dodjeljuje od prvog napada.
Okidač (izvor, iritant) SE često je nepoznat, ali može uključivati:
Neuspjeh uzimanja antiepileptičkih lijekova;
- iznenadni prekid uzimanja nekih antiepileptika - posebno barbiturata i benzodiazepina;
- visoka tjelesna temperatura;
- trovanje;
- poremećaj ravnoteže elektrolita (neravnoteža kalcija, natrija i kalija);
- srčani zastoj;
- niska razinašećer u krvi kod osoba s dijabetesom;
- infekcije središnjeg živčanog sustava (SŽS);
- tumor na mozgu;
- piti alkohol.
Neepileptički napadaji
Napad može biti povezan s dolje navedenim privremenim stanjima. Ako se napadaji ne ponove nakon što je temeljni problem ispravljen, osoba ne boluje od epilepsije.
Stanja povezana s neepileptičkim napadajima uključuju:
Tumori mozga kod djece i odraslih;
- druge strukturne lezije mozga (na primjer, cerebralno krvarenje);
- ozljeda mozga, moždani udar ili tranzitorni ishemijski napad (TIA);
- prestanak pijenja alkohola nakon mnogodnevnog opijanja;
- bolesti koje uzrokuju propadanje mozga;
- problemi prisutni prije nego što se osoba rodi (urođene moždane mane);
- ozljede mozga koje se javljaju tijekom rada ili poroda;
- nizak šećer u krvi, nizak natrij u krvi ili neravnoteža kalcija ili magnezija;
- bubrežni ili zatajenje jetre;
- infekcije (apsces mozga, meningitis, encefalitis, neurosifilis ili HIV/AIDS);
- uporaba kokaina, amfetamina (stimulansi SŽS-a, derivati feniletilamina) ili nekih drugih rekreativnih droga;
- lijekovi - kao što su teofilin, meperidin, triciklički antidepresivi, fenotiazini, lidokain, kinoloni (skupina sintetskih antibakterijski lijekovi, uključujući fluorokinolone, djeluju baktericidno), penicilini (antimikrobni lijekovi iz skupine β-laktamskih antibiotika), selektivni inhibitori ponovne pohrane serotonina (SSRI - farmakoterapijska skupina antidepresiva treće generacije namijenjenih liječenju anksioznih poremećaja i depresije), izoniazid (lijek, lijek protiv tuberkuloze), antihistaminici (skupina lijekovi, blokiranje histaminskih receptora u tijelu), ciklosporin (jak imunosupresiv koji selektivno djeluje na T-limfocite), interferoni ( uobičajeno ime za brojne proteine sa sličnim svojstvima, koje izlučuju tjelesne stanice kao odgovor na invaziju virusa; zahvaljujući interferonima stanice postaju imune na virus) i litij;
- prestanak uzimanja određenih lijekova - kao što su barbiturati (skupina lijekova dobivenih od barbiturne kiseline koji djeluju depresivno na središnji živčani sustav), benzodiazepini (skupina psihoaktivnih tvari sa sedativnim, hipnotičkim, miorelaksantnim, anksiolitičkim i antikonvulzivnim djelovanjem); djelovanje je povezano s učinkom na receptore ) i nekih antidepresiva nakon uzimanja određenog razdoblja;
- dugotrajna izloženost određenim vrstama kemikalija (na primjer, olovo, ugljični monoksid);
- Downov sindrom (trisomija 21, jedan od oblika genomske patologije, kod kojega je kariotip najčešće predstavljen s 47 kromosoma umjesto normalnih 46) i druge razvojne mane;
- fenilketonurija (PKU - teška nasljedna genetska bolest metabolizam, karakteriziran uglavnom oštećenjem živčanog sustava, može uzrokovati napadaje u dojenčadi);
- febrilni napadaji u djece uzrokovani visoka temperatura. Većina febrilnih napadaja javlja se u male djece između 9 mjeseci i 5 godina. Jednostavni febrilni napadaji (konvulzivni napadaji pri tjelesnoj temperaturi iznad 38°C) traju manje od 15 minuta i to samo u slučajevima kada temperatura traje 24 sata. To je obično izolirani događaj i nije znak epilepsije u pozadini. Međutim, kompleksni febrilni napadaji koji traju dulje od 15 minuta i više od jednom svaka 24 sata mogu biti znak neuroloških problema ili epilepsije.
Uzroci epilepsije
 Epileptičke napadaje uzrokuju abnormalnosti u mozgu koje aktiviraju skupinu živčanih stanica u moždanoj kori (sivoj tvari), istovremeno oslobađajući iznenadna i ekstremna pražnjenja električne energije. Ozbiljnost napada djelomično ovisi o mjestu u mozgu gdje se javlja ta električna hiperaktivnost. Učinci se kreću od kratkih, minutnih, blagih grčeva do gubitka svijesti. U većini slučajeva, uzrok epilepsije je idiopatski.
Epileptičke napadaje uzrokuju abnormalnosti u mozgu koje aktiviraju skupinu živčanih stanica u moždanoj kori (sivoj tvari), istovremeno oslobađajući iznenadna i ekstremna pražnjenja električne energije. Ozbiljnost napada djelomično ovisi o mjestu u mozgu gdje se javlja ta električna hiperaktivnost. Učinci se kreću od kratkih, minutnih, blagih grčeva do gubitka svijesti. U većini slučajeva, uzrok epilepsije je idiopatski.
- Ionski kanali. Natrij, kalij i kalcij djeluju kao ioni u mozgu. Oni proizvode električna pražnjenja koja moraju redovito treperiti kako bi energija prešla iz jedne živčane stanice u mozgu u drugu. D.C.. Ako su ionski kanali oštećeni, dolazi do kemijske neravnoteže. To može uzrokovati neispravno paljenje živčanih signala, što dovodi do epileptičkih napadaja. Smatra se da su poremećaji ionskih kanala odgovorni za absentne i mnoge druge generalizirane napadaje.
- Posrednici. Abnormalnosti se mogu pojaviti kod neurotransmitera, kemikalija koje djeluju kao glasnici između živčanih stanica. Tri neurotransmitera su od posebnog interesa:
- gama-aminomaslačna kiselina(GABA je najvažniji inhibitorni neurotransmiter središnjeg živčanog sustava, nootropik) – pomaže u zaštiti živčanih stanica od pretjeranog sagorijevanja;
- serotonin kod epilepsije. serotonin - Kemijska tvar u mozgu, što je važno za ispravno i povezano ponašanje (poput jedenja, odmora i spavanja). Neravnoteže u serotoninu povezane su s depresijom;
- acetilkolin - je neurotransmiter središnjeg živčanog sustava, važan je za učenje i pamćenje te provodi neuromuskularni prijenos.
- Genetski faktori. Neke vrste epilepsije imaju stanja u kojima je genetika važan faktor. Generalizirani tipovi napadaja epilepsije vjerojatno će biti više povezani s genetski faktori nego kod čestih napadaja epilepsije.
- Ozljede glave. Ozljede glave mogu dovesti do epilepsije kod odraslih i djece, s visokim rizikom od teške traumatske ozljede mozga. Prvi napad povezan s traumom može se dogoditi godinama kasnije, ali to je vrlo rijetko. Osobe s umjerenim ozljedama glave koje uključuju gubitak svijesti kraći od 30 minuta imaju manji rizik koji traje do 5 godina nakon ozljede.
- Nedostatak kisika. Dječji cerebralna paraliza(cerebralna paraliza) i drugi poremećaji uzrokovani nedostatkom kisika u mozgu tijekom poroda mogu izazvati napadaje kod novorođenčadi i dojenčadi.
Faktori rizika za epilepsiju
- Dob. Epilepsija pogađa sve dobne skupine. Incidencija je najveća u djece mlađe od 2 godine i starije te u odraslih starijih od 65 godina. U dojenčadi i male djece, prenatalni čimbenici (čimbenici rizika za razvoj) i problemi s vođenjem poroda povezani su s rizikom od epilepsije. U djece u dobi od 10 godina ili starije i mladih odraslih generalizirani napadaji su češći. Parcijalni napadaji česti su u starije djece;
- Kat. Muškarci imaju nešto veći rizik od razvoja epilepsije nego žene;
- Nasljedstvo. Ljudi koji u obitelji imaju epilepsiju imaju povećan rizik od razvoja bolesti.
Dijagnoza epilepsije
Dijagnoza epilepsije često se postavlja kada liječnik posjeti pacijenta tijekom hitnog napadaja. Ako osoba potraži liječničku pomoć jer sumnja na napadaj, liječnik će zatražiti njezinu povijest bolesti, uključujući povijest napadaja.
 - Elektroencefalografija (EEG).
Najvažniji dijagnostički alat za otkrivanje epilepsije je EEG, koji bilježi i mjeri moždane valove. Dugotrajno praćenje može biti potrebno kada pacijenti ne reagiraju na lijekove. EEG nije apsolutno pouzdana metoda. Ponovljeni EEG često je potreban za potvrdu dijagnoze, osobito za neke parcijalne napadaje.
- Elektroencefalografija (EEG).
Najvažniji dijagnostički alat za otkrivanje epilepsije je EEG, koji bilježi i mjeri moždane valove. Dugotrajno praćenje može biti potrebno kada pacijenti ne reagiraju na lijekove. EEG nije apsolutno pouzdana metoda. Ponovljeni EEG često je potreban za potvrdu dijagnoze, osobito za neke parcijalne napadaje.
- Video elektroencefalografija (video EEG). Za ovu pretragu pacijenti se primaju u poseban odjel bolnice gdje se prate EEG-om i video kamerom. Pacijenti, osobito oni s epilepsijom koju je teško liječiti, možda će morati proći video EEG praćenje za razni razlozi ah, uključujući napadaje ili dodavanje lijekova prije operacije za bilo što, kao i ako se sumnja na neepileptičke napadaje.
- Kompjuterizirana tomografija (CT). CT skeniranje obično je početni test sa skeniranjem mozga za većinu odraslih i djece s prvim napadajima. Ovo je prilično osjetljiva metoda snimanja i prikladna je za većinu namjena. Kod djece: čak i ako je pretraga pokazala da je sve normalno, liječnik mora biti siguran da nema drugih problema. CT skeniranje je puno osjetljivija metoda od rendgenskih zraka, daje visoku rezoluciju videa pri gledanju koštane strukture i mekih tkiva.
- Magnetna rezonancija (MRI). Liječnici snažno preporučuju MR za djecu s prvim napadajima koja su mlađa od 1 godine ili koja imaju napadaje povezane s bilo kojim neobjašnjivim značajnim mentalnim ili motoričkim problemima. MRI može pomoći u određivanju može li se bolest liječiti kirurškim zahvatom, a MRI se može koristiti za usmjeravanje kirurga.
- Ostale metode suvremene dijagnostike. Neki istraživački centri koriste druge vrste tehnika snimanja. Pozitronska emisijska tomografija (PET) može pomoći u pronalaženju lezija ili ožiljaka u mozgu gdje se javljaju parcijalni napadaji. Ovi rezultati mogu pomoći u određivanju koji su pacijenti s teškom epilepsijom dobri kandidati za operaciju. Jednofotonska emisijska kompjutorizirana tomografija (SPECT) također se može koristiti za odlučivanje treba li se izvesti operacija i koji dio mozga treba ukloniti. Obje ove metode snimanja rade se samo u kombinaciji s MRI mozga.
- Isključivanje bolesti sa sličnim simptomima. U dijagnosticiranju epilepsije vrlo je važno isključiti stanja koja uzrokuju simptome slične epilepsiji, kao što su:
- nesvjestica (gubitak svijesti) - kratko razdoblje bistrine svijesti, tijekom kojeg se protok krvi u mozgu privremeno smanjuje. Nesvjestica se često pogrešno dijagnosticira kao epileptični napadaj. Međutim, bolesnici sa sinkopom nemaju ritmičku kontrakciju i opuštanje tjelesnih mišića;
- migrena (glavobolje, često s aurom - osjećaj ili iskustvo koje redovito prethodi epileptičnom napadu ili je samostalni napadaj) - ponekad se mogu zamijeniti s napadajima. Kada epileptični napadaj prethodi auri, oboljeli često vide nekoliko jarko obojenih, kružnih mrlja, dok oni koji pate od migrene obično vide crne, bijele, bezbojne ili cik-cak svjetlucave uzorke. Tipično, migrenska bol se postupno povećava, zahvaćajući jednu stranu glave;
- panika. U nekih bolesnika parcijalni napadaji mogu nalikovati paničnom poremećaju. Simptomi panični poremećaj(napadaji panike) uključuju: ubrzan rad srca, znojenje, drhtanje, osjećaj gušenja, bol u prsima, mučninu, slabost, zimicu, strah od gubitka kontrole, strah od smrti;
- narkolepsija (poremećaj spavanja) - uzrokuje nagli gubitak tonus mišića i prekomjerna dnevna pospanost, a može se zamijeniti s epilepsijom.
Laboratorijske pretrage:
Kemija krvi
- razina šećera u krvi CBC
- opća analiza krvi
- ispitivanja funkcije bubrega
- testovi funkcije jetre
- spinalna punkcija
- analize za prepoznavanje zaraznih bolesti.
Prva pomoć za epilepsiju
 Što učiniti ako netko u blizini ima napadaj? Ne možete zaustaviti napad, ali možete pomoći pacijentu da spriječi ozbiljne ozljede. Ostanite mirni i nemojte paničariti, te slijedite ove korake:
Što učiniti ako netko u blizini ima napadaj? Ne možete zaustaviti napad, ali možete pomoći pacijentu da spriječi ozbiljne ozljede. Ostanite mirni i nemojte paničariti, te slijedite ove korake:
Obrišite višak sline u pacijentovim ustima kako biste spriječili začepljenje dišnih putova. Ne stavljajte ništa u usta bolesne osobe. Nije istina da ljudi koji imaju napadaje mogu progutati jezik. Možete samo uzeti rupčić i staviti ga u usta pacijenta kako biste spriječili ozljede, posebice ugriz jezika.
- nježno okrenuti pacijenta na bok. Ne pokušavajte ga držati kako biste spriječili drhtanje tijela;
- pacijentovu glavu položiti na ravnu i meku površinu kako bi ga zaštitili od udaraca o pod i poduprli mu vrat;
- maknuti sve oštre predmete s puta kako bi pacijent izbjegao ozljede.
Ne ostavljajte bolesnu osobu samu. Netko bi trebao pozvati hitnu pomoć. Pacijenta treba primiti u hitnu službu kada:
Napad se javlja prvi put;
- bilo koji napad traje 2-3 minute;
- pacijent je ozlijeđen;
- pacijentica je trudna;
- pacijent boluje od dijabetesa;
- bolesnik nema rodbinu koja bi se mogla brinuti o njemu.
Bolesnik s kroničnom epilepsijom ne mora uvijek ići u bolnicu nakon napadaja. Hospitalizacija nije potrebna pacijentima čiji napadaji nisu teški ili se ponavljaju i koji nemaju čimbenike rizika za komplikacije. Međutim, svi pacijenti ili njihovi skrbnici trebali bi kontaktirati svoje liječnike nakon što se napad dogodi.
Liječenje epilepsija
- Početak liječenja lijekovima. Liječenje AEL-om obično se započinje ili razmatra kod sljedećih pacijenata:
- djeca i odrasli koji su imali dva ili tri napadaja (ili je bilo dugo razdoblje između napadaja, ili je napadaj izazvan ozljedom ili drugim ozbiljnim razlozima, pa liječnik možda neće odmah propisati AED). Djeca su rijetko izložena riziku od recidiva nakon jednog neizazvanog napadaja. Rizik nakon drugog napada također je nizak, čak i kada je napad duži;
- djeca i odrasli nakon jednog napadaja, ako pretrage (EEG ili MRI) otkriju bilo kakvu ozljedu mozga, ili ako su liječnici kod bolesnika utvrdili specifične neurološke poremećaje, ili ako epileptični napadaji imaju poseban rizik od ponavljanja - npr. u slučaju mioklone epilepsije.
Postoji rasprava o tome treba li svakog odraslog pacijenta pažljivo liječiti AED-om nakon prvog napadaja. Neki liječnici ne preporučuju liječenje odraslih pacijenata nakon jednog napada ako je nakon neurološkog pregleda, EEG-a i proučavanja njihove mašte sve normalno.
AED uključuje mnoge vrste lijekova, ali svi djeluju kao antikonvulzivi. Mnogi novi AED-i se bolje podnose od starijih, standardnih AED-a, iako svi mogu imati neugodne nuspojave. Noviji AED često uzrokuju slabiju sedaciju (opuštanje) i zahtijevaju manje nadzora od starijih lijekova. Noviji AED-i obično se koriste kao dodaci standardnim lijekovima koji ne kontroliraju dobro napadaje, a često se propisuju kao samostalni lijekovi.
Specifične mogućnosti obično ovise o specifičnom stanju pacijenta i specifičnim nuspojavama. Svi AEL mogu povećati rizik od suicidalnih misli i ponašanja. Istraživanje je pokazalo da se najveći rizik od samoubojstva može pojaviti odmah nakon početka liječenja lijekovima i može trajati najmanje 24 tjedna. Bolesnike koji uzimaju ove lijekove treba pratiti zbog znakova depresije, psihijatrijskih poremećaja, promjena u ponašanju ili suicidalnog ponašanja. Svi AEL-ovi imaju mnoge nuspojave, od kojih su neke vrlo ozbiljne.
Navodimo najčešće korištene AED-ove:
Antikonvulzivi: Natrijev valproat (Depakone), Valproična kiselina (Depakone), Divalproex natrij (Depakote);
Karbamazepin (Tegretol, Ecuetro, Carbatrol) - koristi se za mnoge vrste epilepsije; Fenitoin (Dilantin) - učinkovit za odrasle s grand mal napadajima, parcijalnim napadajima, epileptičkim napadajima, ozljedama glave, visokim rizikom od napadaja;
Barbiturati: Phenobarbital (Luminal, Phenobarbitol), Primidone (Misolin) - mogu se koristiti za sprječavanje grand mal (toničko-kloničkih) napadaja ili parcijalnih napadaja; Etosuksimid (Zarontin), Metsuksimid (Selontin) i slični lijekovi mogu biti prikladni kao dodatni tretman za rezistentnu epilepsiju u djece;
Lamotrigin (Lamictal, Lamotrigine), Gabapentin (Neurontin)- odobreno za primjenu kod djece od 2 godine i starije i kod odraslih kao dodatak prehrani ( adjuvantna terapija) za parcijalne napadaje i generalizirane napadaje povezane s Lennox-Gastautovim sindromom, a također je odobren kao dodatna terapija za liječenje primarnih generaliziranih toničko-kloničkih (grand mal) napadaja;
pregabalin (Lyrica)- pomoćna terapija za liječenje početka parcijalnih napadaja u odraslih s epilepsijom;
topiramat (topamax)- slično fenitoinu i karbamazepinu, koristi se za liječenje širokog spektra napadaja u odraslih i djece, odobreno kao dodatna terapija za pacijente u dobi od 2 godine i starije s generaliziranim toničko-kloničkim napadajima, na početku parcijalnih napadaja ili napadaja povezan s Lennox-Gastautovim sindromom;
Okskarbazepin (Trileptal)- sličan fenitoinu i karbamazepinu, ali općenito ima manje nuspojava, odobren kao pomoćna terapija za parcijalne napadaje kod odraslih i djece u dobi od 4 godine i starije;
Zonisamid (Zonegran) odobren kao pomoćna terapija za odrasle s parcijalnim napadajima;
Levetiracetam (Keppra)- odobren u intravenskim oblicima i kao dodatna terapija za liječenje mnogih vrsta napadaja u djece i odraslih;
Tiagabin (Gabitril) ima svojstva slična fenitoinu i karbamazepinu;
Ezogabin (Potiga)- za liječenje parcijalnih konvulzija u odraslih;
Felbamat (Felbatol)- učinkovit antikonvulzivni lijek;
Vigabatrin (Sabril) ima ozbiljne nuspojave i obično se propisuje u malim dozama u određenim slučajevima za pacijente s Lennox-Gastautovim sindromom.
AED-i stupaju u interakciju s mnogim drugim lijekovima i mogu dovesti do posebni problemi kod starijih pacijenata koji koriste više lijekova za druge zdravstvene probleme. Stariji bolesnici trebaju upoznati svoju jetrenu i bubrežnu funkciju prije nego što im se prepišu antikonvulzivi. Također je vrlo važno da žene imaju AEL pod nadzorom tijekom trudnoće.
Većina pacijenata koji dobro reagiraju na lijekove mogu prestati uzimati AED unutar 5 do 10 godina. Dokazi podupiru da se lijekovi trebaju davati djeci najmanje 2 godine nakon posljednjeg napadaja, osobito ako dijete ima parcijalne napadaje i abnormalne EEG. Još nema točnog odgovora trebaju li djeca koja nemaju generalizirane napadaje uzimati AED dulje od 2 godine - ili ih mogu prestati uzimati.
Liječenje epilepsije tijekom trudnoće
Folna kiselina se preporučuje svim trudnicama. Žene s epilepsijom trebaju razgovarati sa svojim liječnikom o uzimanju folne kiseline najmanje 3 mjeseca prije začeća i tijekom trudnoće.
- Žene s epilepsijom nisu suočene s povećanim rizikom od prijevremenog poroda ili poteškoća ili komplikacija tijekom poroda (uključujući carski rez). Štoviše, žene koje puše one s epilepsijom mogu se suočiti s povećanim rizikom od prijevremenog poroda.
- Bebe rođene od majki koje koriste AED tijekom trudnoće mogu biti izložene povećanom riziku da budu male za svoju dob.
Žene bi trebale razgovarati sa svojim liječnicima o rizicima AED-a, kao io mogućnostima bilo kakvih promjena u svojim lijekovima, u smislu doziranja ili recepta. Postoje rizici.
Liječenje epilepsije tijekom dojenja
Ako žene doje, trebale bi biti svjesne da neke vrste AED-a prelaze u majčino mlijeko češće od drugih. Sljedeći AED-i će vjerojatno prijeći u majčino mlijeko u klinički značajnim količinama: primidon, levetiracetam, a moguće i gabapentin, lamotrigin i topiramat. Valproat prelazi u majčino mlijeko, ali nije jasno utječe li na dojenče. Majka treba paziti na znakove letargije ili jaka pospanost kod njezinog djeteta, što može biti uzrokovano njezinim lijekovima. O tome morate razgovarati sa svojim liječnikom.
Kirurško liječenje epilepsije
Kirurške metode za uklanjanje oštećenog moždanog tkiva možda neće biti prikladne za neke pacijente s epilepsijom. Cilj kirurga je ukloniti samo oštećeno tkivo kako bi se spriječili napadaji i izbjeglo uklanjanje zdravog moždanog tkiva. Cilj je eliminirati ili barem smanjiti aktivnost napadaja bez izazivanja bilo kakvih funkcionalnih nedostataka, poput govora ili kognitivnog oštećenja.
Kirurške tehnike i prijeoperativno planiranje za postizanje ovih ciljeva značajno su se poboljšali posljednjih desetljeća zahvaljujući napretku u slikanju i praćenju, novim kirurškim tehnikama i boljem razumijevanju mozga i epilepsije.
Niz testova koji koriste slike i EEG pomoći će odrediti je li operacija potrebna:
MRI - može identificirati abnormalnost u moždanom tkivu koja uzrokuje slabo kontrolirane napadaje;
- ambulantno EEG praćenje - uključuje sudjelovanje u svakodnevnom životu;
- video-EEG praćenje - uključuje prijem u specijalnu jedinicu u bolnici i promatranje napadaja.
Svi ovi testovi rade se kako bi se pomoglo u pronalaženju točnog moždanog tkiva u kojem se pojavljuju epileptični napadaji.
Napredne tehnike snimanja ponekad mogu pružiti dragocjenost Dodatne informacije. To uključuje funkcionalni MRI, PET ili SPECT.
Ako slikovni testovi pokažu da je zahvaćeno više od jednog područja mozga, možda će biti potrebno invazivnije praćenje mozga, iako su novi testovi vrlo precizni alati. Ako takvi testovi utvrde mjesto napadaja u mozgu, operacija bi mogla biti moguća. Liječnik će također pregledati rezultate testa kako bi se uvjerio da nema oštećenja područja mozga potrebnih za obavljanje vitalnih funkcija.
- Prednja temporalna lobektomija.
Najčešći kirurški zahvat za epilepsiju je prednja temporalna lobektomija, koja se izvodi kada napadaj započne u temporalnom režnju (kirurgija nije tako uspješna za epilepsiju ako potječe iz frontalnog režnja mozga). Prednja temporalna lobektomija uključuje uklanjanje prednjeg dijela temporalnog režnja i malih dijelova hipokampusa (koji se nalazi u temporalnom režnju i dio je mozga koji je uključen u obradu pamćenja), koji je dio limbičkog sustava, koji kontrolira emocije.
Kandidati za ovu operaciju općenito nemaju koristi od AED-a. Operacija temporalnog režnja uspješno smanjuje ili uklanja napadaje u 60-80% pacijenata unutar 1-2 godine nakon operacije. Međutim, pacijenti i dalje moraju uzimati lijekove nakon operacije, čak i ako su napadaji vrlo rijetki.
- Lesionektomija (od lesion - lezija, oštećenje; područje tkiva s oštećenom strukturom i funkcijom kao rezultat neke bolesti ili ozljede) - postupak koji se izvodi radi uklanjanja lezija u mozgu. Lezije mozga, oštećenja ili abnormalno tkivo mogu biti uzrokovani:
Kavernozni angiomi(abnormalne nakupine krvnih žila);
- tumori mozga niskog stupnja;
- kortikalna displazija (ovo je vrsta urođene mane kod koje je promijenjena normalna migracija živčanih stanica).
Lesionektomija možda neće biti prikladna za pacijente za koje je utvrđeno da je epilepsija povezana s određenom lezijom i čiji napadaji nisu dobro kontrolirani lijekovima.
Stimulacija vagusnog živca (VNS) za epilepsiju
Električna stimulacija područja u mozgu koja utječu na nastanak i razvoj epilepsije može pomoći mnogim pacijentima s epilepsijom, uključujući električnu stimulaciju živca vagusa. Trenutno se za teške epilepsije, kada AED ne pomažu, propisuje RLS. Dva vagusna živca su najduži živci u tijelu. Djeluju na svakoj strani vrata, a zatim prema dolje, od jednjaka do gastrointestinalnog trakta. Oni utječu na gutanje, govor i mnoge druge tjelesne funkcije. Oni su također potrebni za povezivanje s dijelovima mozga koji su uključeni u napadaje.
Kandidati za RLS:
Pacijenti stariji od 12 godina;
- bolesnici s parcijalnim napadajima koji ne reagiraju na liječenje;
- nisu prikladni kandidati za operaciju.
Nagomilani dokazi, međutim, pokazuju da RLS može biti učinkovit i siguran za mnoge pacijente svih dobi i za mnoge vrste epilepsije. Istraživanje izvještava da ovaj postupak kod mnogih bolesnika smanjuje napadaje unutar 4 mjeseca do 50% ili čak i više.
Komplikacije. RLS ne eliminira napade kod većine bolesnika, koji nakon njega mogu postati i pomalo agresivni. RLS može uzrokovati brojne komplikacije.
Eksperimentalni tretmani epilepsije
- Dubinska stimulacija mozga. Neurostimulacija (generiranje impulsa) koja se proučava je duboka moždana stimulacija (DBS), koja cilja na talamus (dio mozga koji najviše proizvodi epileptičke napadaje). Prvi rezultati pokazali su određenu korist. Istraživači također proučavaju druge uređaje za neuronsku stimulaciju ugrađene u mozak, poput brzodjelujućeg neurostimulatora, koji detektira napadaje i zaustavlja ih električnom stimulacijom mozga. Drugi pristup koji se istražuje je stimulacija trigeminalni živci- stimulira živce uključene u suzbijanje napadaja.
- Stereotaktička radiokirurgija. Fokusirane zrake zračenja mogu uništiti lezije duboko u mozgu bez potrebe za otvorenom operacijom. Ponekad se stereotaktička radiokirurgija koristi za tumore mozga, kao i epilepsiju temporalnog režnja zbog kavernoznih malformacija. Može se koristiti kada pacijentima nije moguć otvoreni kirurški pristup.
Promjene načina života za epilepsiju
Napadaji se ne mogu spriječiti samo promjenom načina života, ali ljudi mogu promijeniti svoje obrasce ponašanja, poboljšati svoje živote i imati osjećaj kontrole.
U većini slučajeva ne postoji poznat i očit uzrok epileptičkih napadaja, ali određeni događaji ili stanja mogu ih izazvati i te događaje treba izbjegavati.
- Loš san. Nedovoljno ili isprekidano spavanje može izazvati napadaje kod mnogih ljudi sklonih epilepsiji. Korištenje rasporeda spavanja ili drugih metoda za njegovo poboljšanje može biti od pomoći.
- Alergije na hranu. Alergije na hranu mogu izazvati napade kod djece koja također imaju glavobolje, migrene, hiperaktivno ponašanje ili bolove u trbuhu. Roditelji bi se trebali posavjetovati s alergologom ako sumnjaju na hranu ili dodaci prehrani, što može igrati ulogu u takvim slučajevima.
- Alkohol i pušenje. Alkohol i pušenje trebaju izbjegavati osobe s epileptičnim napadajima.
- Video igrice i TV. Bolesnici s epilepsijom trebali bi izbjegavati izlaganje bljeskajućim svjetlima ili stroboskopskim svjetlima. Poznato je da videoigre također izazivaju napadaje kod ljudi s postojećom epilepsijom, ali očito samo kada su već osjetljivi na blještava svjetla. Napadaji su zabilježeni kod ljudi koji gledaju crtiće s brzom promjenom boja i brzim bljeskovima.
- Metode opuštanja. Tehnike opuštanja uključuju: duboko disanje, tehnike meditacije itd. Ne uvjerljivi dokaziČini se da uvijek smanjuju napadaje (iako to može biti slučaj kod nekih ljudi), ali mogu biti od pomoći u smanjenju tjeskobe kod nekih ljudi s epilepsijom.
- Vježbe. Također, za mnoge vrste epilepsije sportske vježbe su važne, iako to ponekad može biti problematično za neke pacijente. Vježbanje može spriječiti debljanje. Međutim, osobe s epilepsijom trebale bi razgovarati o ovom pitanju sa svojim liječnikom.
- Dijetetske mjere. Svi pacijenti trebaju održavati zdravu prehranu, uključujući mnogo cjelovitih žitarica, svježeg povrća i voća. Osim toga, mliječni proizvodi mogu biti važni za održavanje razine kalcija.
- Emocionalna i psihološka podrška. Mnogi pacijenti s epilepsijom i roditelji čija djeca boluju od epilepsije mogu imati koristi od podrške profesionalnih psihologa. Te su usluge za ovu kategoriju ljudi obično besplatne i dostupne u većini zemalja i gradova.
Prognoza epilepsije
Bolesnici čija je epilepsija dobro kontrolirana općenito imaju normalan životni vijek. Međutim, dugoročno preživljavanje ispod je prosjeka ako lijekovi ili kirurški zahvati ne uspiju zaustaviti napade. Liječnik treba objasniti bolesniku ima li specifične čimbenike rizika za epilepsiju i koje mjere zaštite može poduzeti. Najbolji preventivna mjera uzima propisane lijekove. Trebali biste razgovarati sa svojim liječnikom ako imate pitanja o nuspojave tretmane ili doze. Ne preporučuje se unositi bilo kakve promjene u režim bez prethodnog razgovora s liječnikom.
Utjecaj epilepsije na djecu
Dugotrajni opći učinci. Dugoročni učinci napadaja uvelike variraju, ovisno o uzrocima napadaja. Dugoročna perspektiva za djecu s idiopatskom epilepsijom je vrlo povoljan.
Djeca čija je epilepsija posljedica specifičnog stanja (kao što je ozljeda glave ili neurološki poremećaj) imaju niže stope preživljavanja, no to je najčešće posljedica osnovne bolesti, a ne epilepsije.
- Učinci na pamćenje i učenje. Učinci napadaja na pamćenje i učenje uvelike variraju i ovise o mnogim čimbenicima. Sve u svemu nego ranije dijete ima napadaje i što su zahvaćena područja mozga opsežnija, rezultat je gori. Djeca koja imaju napadaje koji nisu dobro kontrolirani imaju veći rizik od intelektualnog pada.
- Društvene i bihevioralne posljedice. Problemi s učenjem i govorom, kao i emocionalni i poremećaji u ponašanju može se pojaviti kod neke djece. Ostaje nejasno jesu li ti problemi uzrokovani epilepsijom i lijekovima protiv napadaja - ili su jednostavno dio poremećaja napadaja.
Učinak epilepsije na odrasle
- Psihološko zdravlje. Osobe s epilepsijom imaju veći rizik od samoubojstva, osobito u prvih 6 mjeseci nakon dijagnoze. Rizik od samoubojstva najveći je kod osoba koje imaju epilepsiju i popratne psihijatrijske bolesti – poput depresije, poremećaji anksioznosti, shizofrenija ili kronična uporaba alkohola. Svi antiepileptički lijekovi (u daljnjem tekstu AEL) mogu povećati rizik od suicidalnih misli i ponašanja.
- Opće zdravlje. Opće zdravstveno stanje pacijenata s epilepsijom često se opisuje kao "loše" u usporedbi s onima bez epilepsije. Epileptičari također prijavljuju više: bol, depresiju, tjeskobu i probleme sa spavanjem. Njihovo opće stanje zdravlje je usporedivo sa stanjem ljudi s drugim kronična bolest, uključujući artritis, srčane probleme, dijabetes i rak. Liječenje može uzrokovati značajne komplikacije, kao što su osteoporoza i promjene težine.
- Utjecaj na spolno zdravlje. Utjecaj na spolne funkcije. Neki bolesnici s epilepsijom imaju seksualnu disfunkciju, uključujući erektilnu disfunkciju. Ovi problemi mogu biti uzrokovani emocionalnim čimbenicima, lijekovima ili promjenama u razini hormona.
- Utjecaj na reproduktivno zdravlje. Hormonalne fluktuacije žene mogu utjecati na tijek napadaja. Čini se da estrogen povećava aktivnost napadaja, dok je progesteron smanjuje. Antikonvulzivi mogu smanjiti učinkovitost oralnih kontraceptiva.
- Trudnoća. Epilepsija može predstavljati opasnost i za trudnicu i za njezin plod. Neke vrste AED-a ne bi se smjele uzimati tijekom prvog tromjesečja jer mogu uzrokovati urođene mane. Žene s epilepsijom koje razmišljaju o trudnoći trebale bi razgovarati sa svojim liječnicima i planirati unaprijed promjene u liječenju lijekovima. Trebali bi naučiti o rizicima povezanim s epilepsijom i trudnoćom te o mjerama opreza koje je potrebno poduzeti kako bi se ti rizici smanjili.
Epilepsija kao bolest poznata je čovječanstvu više od nekoliko stotina godina. Ova multifaktorijalna bolest razvija se pod utjecajem mnogo različitih uzroka, koji se dijele na unutarnje i vanjske. Stručnjaci iz područja psihijatrije kažu da klinička slika može biti toliko izražena da čak i manje promjene mogu uzrokovati pogoršanje dobrobiti bolesnika. Prema mišljenju stručnjaka, epilepsija je nasljedna bolest, koji se razvija u pozadini utjecaja vanjskih čimbenika. Pogledajmo uzroke epilepsije kod odraslih i metode liječenja ove patologije.
Epilepsija je bolest živčanog sustava kod koje pacijenti pate od iznenadnih napadaja
Epilepsija, koja se manifestira u odrasloj dobi, je neurološka bolest. Tijekom dijagnostičkih aktivnosti glavni zadatak stručnjaka je identificirati glavni uzrok krize. Danas se napadaji epilepsije dijele u dvije kategorije:
- Simptomatično– manifestira se pod utjecajem traumatskih ozljeda mozga i raznih bolesti. Vrlo je zanimljiva činjenica da s ovim oblikom patologije epileptički napadaj može započeti nakon određenih vanjskih pojava (glasan zvuk, jaka svjetlost).
- Kriptogeni– pojedinačni napadi nepoznate prirode.
Prisutnost epileptičkih napada jasan je razlog za potrebu opreza dijagnostički pregled tijelo. Zašto se epilepsija javlja kod odraslih toliko je složeno pitanje da stručnjaci ne uspijevaju uvijek pronaći točan odgovor. Prema liječnicima, ova bolest može biti povezana s organskim oštećenjem mozga. Benigni tumori a ciste smještene u tom području najčešći su uzroci krize. Često se klinička slika karakteristična za epilepsiju manifestira pod utjecajem zaraznih bolesti kao što su meningitis, encefalitis i apsces mozga.
Također treba spomenuti da takve pojave mogu biti posljedica moždanog udara, antifosfolipidnih poremećaja, ateroskleroze i brzog porasta intrakranijalnog tlaka. Često se epileptički napadaji razvijaju u pozadini dugotrajne uporabe lijekova iz kategorije bronhodilatatora i imunosupresiva. Treba napomenuti da razvoj epilepsije kod odraslih može biti uzrokovan naglim prestankom uzimanja jakih lijekova. tablete za spavanje. Osim toga, takvi simptomi mogu biti uzrokovani akutnim opijanjem tijela otrovnim tvarima, alkoholom niske kvalitete ili lijekovima.
Priroda manifestacije
Metode i strategije liječenja odabiru se na temelju vrste bolesti. Specijalisti se ističu sljedeće vrste epilepsija kod odraslih:
- nekonvulzivni napadaji;
- noćne krize;
- napadaji zbog konzumiranja alkohola;
- napadaji;
- epilepsija zbog prethodne traume.
 Nažalost, liječnici još uvijek ne znaju konkretne uzroke konvulzija.
Nažalost, liječnici još uvijek ne znaju konkretne uzroke konvulzija. Prema stručnjacima, postoje samo dva glavna razloga za razvoj ove bolesti kod odraslih: nasljedna predispozicija i organsko oštećenje mozga. Na težinu epileptičke krize utječu različiti čimbenici, među kojima valja istaknuti psihičke poremećaje, degenerativne bolesti, metaboličke poremećaje, rak i trovanje toksinima.
Čimbenici koji izazivaju pojavu epileptičke krize
Može se izazvati epileptični napadaj razni faktori, koji se dijele na unutarnje i vanjske. Među unutarnjim čimbenicima treba istaknuti zarazne bolesti koje zahvaćaju pojedine dijelove mozga, vaskularne abnormalnosti, rak i genetsku predispoziciju. Osim toga, epileptička kriza može biti uzrokovana poremećajima u radu bubrega i jetre, visoki krvni tlak, Alzheimerova bolest i cisticerkoza. Često se simptomi karakteristični za epilepsiju pojavljuju zbog toksikoze tijekom trudnoće.
Među vanjskim čimbenicima, stručnjaci ističu akutnu intoksikaciju tijela uzrokovanu djelovanjem otrovnih tvari. Također, epileptični napadaj mogu uzrokovati određeni lijekovi, droge i alkohol. Mnogo rjeđe, simptomi karakteristični za dotičnu bolest pojavljuju se na pozadini traumatskih ozljeda mozga.
Koja je opasnost od napadaja
Učestalost epizoda epileptičke krize od posebne je važnosti u dijagnosticiranju bolesti. Svaki takav napad dovodi do uništenja velika količina neuronske veze, što uzrokuje osobne promjene. Često napadaji epilepsije u odrasloj dobi uzrokuju promjene u karakteru, razvoj nesanice i probleme s pamćenjem. Epileptični napadaji koji se javljaju jednom mjesečno rijetki su fenomen. Prosječna učestalost epizoda je oko tri tijekom trideset dana.
Epileptički status dodjeljuje se pacijentu u prisutnosti stalne krize i odsutnosti "svijetlog" intervala. U slučaju kada trajanje napada prelazi trideset minuta, postoji visok rizik od razvoja katastrofalnih posljedica za tijelo pacijenta. U takvoj situaciji morate odmah nazvati hitnu pomoć, obavijestiti dispečera o bolesti.
 Najkarakterističniji simptom ove bolesti je napadaj
Najkarakterističniji simptom ove bolesti je napadaj Klinička slika
Prvi znakovi epilepsije kod odraslih muškaraca najčešće se javljaju u latentnom obliku. Često pacijenti padaju u trenutnu zbunjenost, praćenu nekontroliranim pokretima. Tijekom pojedinih faza krize kod pacijenata se mijenja percepcija mirisa i okusa. Izgubljena veza sa stvarni svijet rezultira nizom ponovljenih pokreta tijela. Treba napomenuti da iznenadni napadi mogu uzrokovati ozljede, što će negativno utjecati na dobrobit pacijenta.
Među očiti znakovi Epilepsija bi trebala uključivati proširene zjenice, gubitak svijesti, drhtanje udova i konvulzije, nestalnu gestikulaciju i pokrete tijela. Osim toga, tijekom akutne epileptičke krize dolazi do nekontroliranog pražnjenja crijeva. Razvoju epileptičkog napadaja prethodi osjećaj pospanosti, apatije, ekstremni umor i problemi s koncentracijom. Ovi simptomi mogu biti privremeni ili trajni. U pozadini epileptičkog napada, pacijent može izgubiti svijest i izgubiti pokretljivost. U takvoj situaciji dolazi do povećanja tonusa mišića i nekontroliranih grčeva u nogama.
Značajke dijagnostičkih mjera
Simptomi epilepsije kod odraslih su toliko izraženi da se u većini slučajeva točna dijagnoza može postaviti bez primjene složenih dijagnostičke tehnike. Međutim, treba obratiti pozornost na činjenicu da se pregled treba podvrgnuti najkasnije dva tjedna nakon prvog napada. Tijekom dijagnostičkih postupaka vrlo je važno utvrditi odsutnost bolesti koje uzrokuju slične simptome. Najčešće se ova bolest manifestira kod ljudi koji su dosegli starost.
Epileptični napadaji kod ljudi u dobi od trideset do četrdeset pet godina opaženi su samo u petnaest posto slučajeva.
Da biste utvrdili uzrok bolesti, trebate se posavjetovati s liječnikom koji će ne samo uzeti anamnezu, već i provesti temeljitu dijagnozu cijelog tijela. Za postavljanje točne dijagnoze liječnik mora proučiti kliničku sliku, identificirati učestalost napadaja i provesti magnetsku rezonanciju mozga. Budući da se, ovisno o obliku patologije, kliničke manifestacije bolesti mogu značajno razlikovati, vrlo je važno provesti sveobuhvatan pregled tijela i identificirati glavni uzrok razvoja epilepsije.
Što učiniti tijekom napada
Razmatrajući kako se epilepsija manifestira kod odraslih, treba obratiti pozornost Posebna pažnja pravila prve pomoći. U većini slučajeva epileptični napad počinje grčenjem mišića, što dovodi do nekontroliranih pokreta tijela A. Često u takvom stanju pacijent gubi svijest. Pojava gore navedenih simptoma dobar je razlog za kontaktiranje hitne pomoći. Prije dolaska liječnika, pacijent treba biti u vodoravnom položaju, s glavom spuštenom ispod tijela.
 Tijekom napadaja epileptičar ne reagira ni na najjače podražaje, reakcija zjenica na svjetlost potpuno izostaje.
Tijekom napadaja epileptičar ne reagira ni na najjače podražaje, reakcija zjenica na svjetlost potpuno izostaje. Često su epileptični napadaji popraćeni napadima povraćanja. U tom slučaju pacijent treba biti u sjedećem položaju. Vrlo je važno poduprijeti glavu epileptičara kako bi se spriječio ulazak bljuvotine u dišni sustav. Nakon što bolesnik dođe k sebi, treba mu dati malu količinu tekućine.
Liječenje lijekovima
Kako bi se spriječio povratak slično stanje, vrlo je važno ispravno pristupiti pitanju terapije. Da bi se postigla dugotrajna remisija, pacijent mora dugo uzimati lijekove. Korištenje lijekovi samo u trenucima krize - neprihvatljivo, zbog visokog rizika razvoj komplikacija.
Možete koristiti snažne lijekove koji zaustavljaju razvoj napada samo nakon savjetovanja s liječnikom. Vrlo je važno obavijestiti liječnika o svim promjenama u svom zdravstvenom stanju. Većina bolesnika uspjeva uspješno izbjeći ponovnu pojavu epileptičke krize zahvaljujući pravilno odabranim lijekovima. U ovom slučaju, prosječno trajanje remisija može doseći pet godina. Međutim, u prvoj fazi liječenja vrlo je važno odabrati ispravnu strategiju liječenja i pridržavati je se.
Liječenje epilepsije zahtijeva posebnu pozornost liječnika na stanje bolesnika. U početnoj fazi liječenja lijekovi se koriste samo u malim dozama. Samo u slučajevima kada uporaba lijekova ne pridonosi pozitivnoj dinamici, dopušteno je povećati dozu. Kompleksno liječenje parcijalnih napadaja epilepsije uključuje lijekove iz skupine fonitoina, valproata i karboksamida. Za generalizirane epileptičke napadaje i idiopatske napadaje, pacijentu se propisuju valproati zbog njihovog blagog učinka na tijelo.
Prosječno trajanje terapije je oko pet godina redovitog uzimanja lijekova. Liječenje se može prekinuti samo ako tijekom gore navedenog razdoblja nema manifestacija karakterističnih za bolest. Budući da se tijekom liječenja dotične bolesti koriste jaki lijekovi, liječenje treba postupno završavati. Tijekom posljednjih šest mjeseci uzimanja lijekova, doza se postupno smanjuje.
 Epilepsija dolazi od grčke riječi epilepsia - "uhvaćen, iznenađen"
Epilepsija dolazi od grčke riječi epilepsia - "uhvaćen, iznenađen" Moguće komplikacije
Glavna opasnost od epileptičkih napadaja je teška depresija središnjeg živčanog sustava. Među mogućim komplikacijama ove bolesti treba spomenuti mogućnost recidiva bolesti. Osim toga, postoji opasnost od razvoja aspiracijske pneumonije zbog prodora bljuvotine u dišne organe.
Napadaj konvulzija tijekom vodenih postupaka može biti koban. Također treba naglasiti da epileptični napadaji tijekom trudnoće mogu negativno utjecati na zdravlje nerođenog djeteta.
Prognoza
Uz jednokratnu pojavu epilepsije u odrasloj dobi i pravovremeno traženje liječničke pomoći, možemo govoriti o povoljnoj prognozi. U otprilike sedamdeset posto slučajeva, pacijenti koji redovito koriste posebne lijekove doživljavaju dugotrajnu remisiju. U slučajevima kada se pojave krize ponavljaju, pacijentima se propisuju antikonvulzivi.
Epilepsija je ozbiljna bolest koji utječu na živčani sustav ljudskog tijela. Kako biste izbjegli katastrofalne posljedice za tijelo, trebali biste se maksimalno posvetiti vlastitom zdravlju. Inače, jedan od epileptičkih napada može biti koban.
Što uzrokuje i kako se napadaj manifestira, koji se znakovi epilepsije kod odraslih najčešće opažaju, osim karakterističnog povlačenja jezika i konvulzija, nije svima poznato. Kronični neurološki poremećaj mozga ili epilepsija u odraslih i djece pogađa više od 50 milijuna ljudi diljem svijeta. U 10% ljudi mogući su pojedinačni napadi koji ne provociraju daljnji razvoj bolesti. U drugim slučajevima, primarni simptomi i pravodobno provedeno liječenje jamče potpuni oporavak bolesnika u 70% slučajeva epilepsije kod odraslih, adolescenata i djece. Ne može se spriječiti i počinje iznenada.
Zašto nastaje epilepsija?
Predispozicija tijela za neurološki poremećaj i provocirajući stečeni čimbenici doprinose pojavi čak i jednog slučaja epileptičnog napadaja. U većini slučajeva uzroci epilepsije nisu u potpunosti razjašnjeni. Glavnim izvorom smatraju se nasljedstvo i kongenitalne patologije razvoja središnjeg živčanog sustava, koje se možda neće odmah otkriti.
Ozljede glave i lubanje s poremećajem cjelovitosti kostiju, naknadnim krvarenjem ili nedostatkom kisika. Prošle infekcije i bolesti čije su posljedice povezane s funkcioniranjem dijelova mozga, tumora i apscesa. Nepravilna cirkulacija krvi i krvožilne bolesti, arterijska hipertenzija, komplikacije nakon moždanog i srčanog udara također mogu izazvati epileptične napadaje.
Osobe ovisne o alkoholu i drogama s jetrenim i zatajenje bubrega, nizak sadržaj kalcija i glukoze u krvi, osobe s trovanjem ugljičnim monoksidom ili toksinima.
Nekontrolirana uporaba kontracepcijskih sredstava i nekih opasnih lijekova, spolno prenosive infekcije, pa čak i toksikoza tijekom trudnoće mogu uzrokovati epilepsiju. Nedostatak pravilnog sna, stresne situacije i umor utječu na živčane stanice.
Dijagnoza epilepsije

Povremena hiperaktivnost živčanih stanica koje šalju električna pražnjenja i impulse u dijelove mozga koji su odgovorni za mentalne procese, motoriku, rad unutarnjih i osjetilnih organa uzrok je napadaja epilepsije kod odrasle osobe.
Moderna klasifikacija nudi više od 40 vrsta bolesti. Ovisno o tijeku, prognozi i razvoju, lokalizaciji i distribuciji električnih impulsa, uobičajeno je razmotriti nekoliko glavnih oblika epilepsije:
- žarišni, žarišni, djelomični. Zbog lokalizacije. Temporalni, okcipitalni, frontalni i parijetalni;
- generalizirani idiopatski i simptomatski. Distribuira se u moždanoj kori, zahvaćajući obje hemisfere.
Korisno je znati: Bolesti mozga, njihova dijagnoza i liječenje
Idiopatski, konstitucijski. Odgovaraju najčešćim kliničkim obilježjima i manifestiraju se u skladu s etiologijom i parametrima neurološkog poremećaja. Prenosi se genetski s jedne generacije na drugu. Nema strukturnog oštećenja mozga.
Organske ili simptomatske oblike karakteriziraju smetnje metabolički procesi i patologije, oštećenja mozga. Najčešće se opažaju nakon toksičnog trovanja alkoholom, drogama ili traumatske ozljede mozga, posttraumatske epilepsije, u prisutnosti tumora i ciste.
Kriptogeni oblici čine više od 70% svih slučajeva. Nemoguće je odrediti čimbenik provokacije epileptičkog napada.
Ovisno o izvoru, epilepsija može biti primarna, prirođena, ranije stečena, sekundarna, kao posljedica oštećenja mozga i refleksna. Potonji tip javlja se pod utjecajem određenih vanjskih podražaja, što može biti previše svijetlo svjetlo ili glasna buka ili jak neugodan miris.
Također je važno doba dana kada počinje napadaj za koji se sumnja. Noćna epilepsija pojavljuje se tijekom spavanja, simptomi aktivnost mozga kod odraslih ih karakterizira nevoljno mokrenje i griženje jezika.
Znakovi epileptičkog napadaja

U svakodnevnom životu nemoguće je prepoznati osobu koja pati od kronične bolesti bez očitih manifestacija neurološke prirode. I samo simptomi epilepsije kod odraslih izraženi konvulzijama potvrda su dijagnoze za druge. Ali postoje i takozvane aure, koje prethode znakovima epileptičnog napadaja, ovisno o području oštećenja mozga:
- temporoparijetalni. Uočavaju se mentalne abnormalnosti poput demencije i izražavanja emocija neprimjerenih situaciji;
- temporalni Poremećaji mirisa, lažni osjećaji okusa;
- parijetalni Rijetko se viđa. Izaziva iluzornu percepciju odsutnosti ili netočnog položaja udova;
- okcipitalni Optička prijevara sa svijetlim slikama, raznobojnim bljeskovima svjetla ili potpunom tamom pred očima;
- frontalni Okretanje glave, kolutanje očima.
Bolesnik s epilepsijom doživljava motoričku disfunkciju, što uzrokuje lošu koordinaciju pokreta, govor postaje nerazgovjetan i slušne halucinacije. Pogoršanje stanja popraćeno je vegetativnim komplikacijama: gušenjem, tahikardijom, blijedom kožom, povraćanjem, utrnulošću udova.
Žarišni, parcijalni napadaji

Početi patološki proces dovoljno grčevit fokus određene strukture mozak. Znakovi i simptomi pojavit će se ovisno o mjestu zahvaćenog područja epilepsije. Bolesnik može biti pri svijesti u slučaju jednostavnog napadaja i bez svijesti u njegovom složenom tijeku. Parcijalni, žarišni napadaji epilepsije postoje u nekoliko vrsta.
Motor, motor. Slabost i grčevi u mišićima, udovima, kontrakcija grkljana. Popraćeno neprirodnim okretanjem glave, aktivnošću očiju i vikom.
Korisno je znati: Skleroza: simptomi, liječenje, prevencija. Što uzrokuje ovu bolest?
Senzorno, osjetljivo. Osjećaj električnog pražnjenja koje prolazi tijelom, žarenje i trnci, utrnulost udova. Zvijezde i iskre, bljeskovi pred očima, zvonjava, tinitus.
Vegetativno-visceralni. Crvenilo lica, obilno lučenje sline, žeđ. Može doći do osjećaja nelagode u trbuhu i knedle u grlu.
Mentalno. Promjene osobnosti, pojačano znojenje, emocionalna nestabilnost. Odrasla osoba doživljava privremeni gubitak pamćenja, koji se nakon nekoliko sekundi vraća. Popraćeno halucinacijama, deluzijama, gubitkom prostornih granica.
Generalizirani napadaj

Aura ili stanje koje se javlja prije epileptičnog napadaja traje nekoliko sekundi, nakon čega pacijent pada u nesvijest. Generalizirani oblik epilepsije traje do 2-3 minute, od čega je oko 20 sekundi posvećeno nastanku konvulzija. Tijekom napadaja osoba osjeća karakteristične simptome kao što su promuklo, ubrzano disanje, pjena na ustima, izbočene vene na vratu i stisnute čeljusti. Ovaj oblik neurološke bolesti popraćen je malim, odsutnim i toničko-kloničkim napadajima.
Tipični, jednostavni i atipični absansni napadaji. Gubitak svijesti do 10 sekundi uz trzanje vjeđa, napuhavanje nosnih krila, aktivne geste i ispuštanje mokraće.
Mioklinički napadaji. Dolazi i iznenada prestaje. Izazivaju kontrakciju mišića, javljaju se motorički refleksi glave i ruku, a uključena su i ramena.
Tonički napadaji. Pokreti udova prestaju na 1 minutu. Povećan mišićni tonus i grčevi.
Klonički napadaji. Dugotrajna odsutnost svijesti, pjena na ustima, konvulzije, crvenilo kože.
Toničko-klonički napadaji. Složen oblik epilepsije, u kojem se klonični simptomi ponavljaju nekoliko minuta, a žrtva doživljava privremeni gubitak pamćenja.
Atonični poremećaji. Kratkotrajni gubitak kontrole nad određenom skupinom mišića: glava pada na jednu stranu, paraliza udova.
Dijagnostika

Za epilepsiju treba odmah pružiti liječničku pomoć, ali za postavljanje dijagnoze i početak liječenja potrebno je temeljito ispitivanje prisutnosti strukturnih poremećaja mozga. Dijagnozu epilepsije propisuje nadležni neurolog, au slučaju pojedinačnog jasno izraženog napada epileptolog predlaže pregled.
Elektroencefalografija vam omogućuje procjenu aktivnosti mozga i snage električnih impulsa koje stvara na različitim područjima korteksa, identificirati uzroke poremećaja spavanja, gubitka svijesti, poremećaja pamćenja i nesvjestice.
MRI. daje vizualni prikaz o ozljedama, tumorima i krvarenjima, krvožilnom koritu i stanju živčanog sustava. Postupak pomaže pronaći neurodegenerativne procese i hormonalni poremećaji, koji izazivaju strukturne promjene i abnormalnosti mozga.
Pozitronska emisijska tomografija, PET. Ispituje anatomiju i funkcionalnu aktivnost moždanog tkiva, utvrđuje jesu li metabolizam glukoze i metabolički procesi normalni, daje podatke o razini kisika i stanicama, tumorima i apscesima.
Liječenje epilepsije

Da se vratim pacijentu puni život Bez straha od čekanja sljedećeg ponovljenog epileptičnog napadaja, stručnjaci odlučuju kako liječiti epilepsiju kod odraslih ovisno o obliku neurološkog poremećaja koji je prethodno utvrđen tijekom dijagnostičkog postupka.
Lijekovi se koriste za liječenje jednog utvrđenog slučaja epilepsije ili s nejasnim simptomima. Tijekom uzimanja lijekova pacijentima se savjetuje da se pridržavaju rasporeda spavanja i budnosti, zabranjeno je konzumiranje alkoholnih pića, izbjegavanje svjetlosnih impulsa i iritirajućih čimbenika.
"karbamazepin". Stabilizira membrane neurona, povećava prag napadaja, ispravlja promjene osobnosti tijekom žarišnih napadaja, jednostavnih i složenih napadaja. Dnevna doza do 200 mg 2 puta.
"Trileptal". Koristi se u monoterapiji generaliziranih toničko-kloničkih, kompleksnih parcijalnih epileptičkih napadaja sa i bez gubitka svijesti. Smanjuje aktivnost prijenosa impulsa, blokira ekscitabilnost neurona. Preporučena dnevna doza je 600 mg 2 puta.
"Valparin." Sprječava nastanak epilepsije bilo kojeg oblika, uklanja poremećaje ponašanja i mentalne poremećaje koji se javljaju tijekom napadaja, ublažava napadaje i živčane tikove. Smanjuje ekscitabilnost motoričkih područja mozga. Dnevna količina lijeka je 10-30 mg na 1 kg tjelesne težine odrasle osobe.
Kirurško liječenje epilepsije

Nažalost, terapija lijekovima ne može pomoći pacijentu u svim slučajevima. Rekurentni napadaji koji traju više od 30 minuta i ne povlače se nakon uzimanja antiepileptika zahtijevaju kirurško liječenje epilepsije u odraslih uz primjenu suvremenih mikrokirurških tehnologija.
Žarišna resekcija. Čimbenik koji izaziva bolest, kao što je žarišna lezija uklanja se atrofija moždane kore, cista ili tumor. U 65% osoba nakon intervencije smanjuje se učestalost i trajanje napadaja, uspjeh je potpuni oporavak bolesnika.
Lobektomija i resekcija se koriste ako se lezija nalazi u temporalnom režnju mozga. Potpuni oporavak javlja se u 70% bolesnika s epilepsijom. Posljedice kirurško uklanjanje: gubitak kratkotrajnog pamćenja, smanjeno vidno polje.
U slučaju kloničko-toničkih i atoničnih napada, ili nemogućnosti uklanjanja zahvaćenog područja mozga, izvodi se kalozotomija. Omogućuje potpunu ili djelomičnu disekciju prijenosa živčani impuls između hemisfera corpus callosuma. Pozitivan rezultat smatra se smanjenjem epileptičkih manifestacija.
Slični članci
-
Molitva za ljubav: muškarci su najjači
Pobožno čitanje: dnevna molitva za vašeg muža da pomogne našim čitateljima. Snaga molitve žene za njenog muža je neuporedivo veća čak i od snage molitve njegove majke. (O SREĆI U BRAKU) Sveti slavni i svehvaljeni apostole Kristov Šimune,...
-
Ljubavna čarolija uz cigaretu
Ljubavna čarolija na cigareti način je utjecaja na osobu pomoću magije, kombinirajući tehnike drevnih čarobnjaka i alate koji se koriste u te svrhe u naše vrijeme. Ovo je učinkovit ritual u kojem je ritualni atribut...
-
Čarolija za proročki san: može li predvidjeti i pomoći vam da vidite
Čarolija proročkog sna koristi se u slučajevima kada klasično proricanje sudbine ne daje željeni rezultat. Obično proročki san upozorava na buduće događaje koji će se uskoro dogoditi u životu osobe. Osoba u ovom snu prima informacije...
-
Nekoliko pozitivnih novogodišnjih zavjera za sve prigode
Novogodišnje zavjere svake godine postaju sve popularnije. Rituali koji se provode uoči velikog praznika imaju za cilj privući uspješna postignuća u narednoj godini. Postoje i rituali koji ti pomažu da ostaviš sve...
-
Kompatibilnost Lav i Škorpion: tko je gazda?
Veza između Škorpiona i Lava često prolazi kroz težak i svakako ne ružama posut put. Među statistikama raspada braka takav par zaslužuje prvo mjesto. I Lav i Škorpion imaju pretjerano jaku volju i ambiciozan karakter, i oboje...
-
Tumačenje snova: zašto sanjate krastavac?
Unatoč činjenici da priroda snova još nije proučena, većina ljudi je sigurna da su noćni snovi prilika za gledanje u budućnost, primanje tragova koji će vam pomoći, na primjer, izaći iz teške životne situacije....
