Когда снимать винт после операции на лодыжке. Оперативное лечение переломов лодыжек
Обычно сильные боли в конечности возникают у человека от сильного удара, в момент травмы пострадавший может находиться в состоянии аффекта, и не почувствовать боль, онемение. Она начинает ощущаться позже с такой силой, что человека не может даже наступать на ногу. В ожидании медицинской помощи у пострадавшего развивается болевой шок. Врач «скорой» сразу же может сказать, что нужной окажется операция и остеосинтез лодыжки.
Когда во время травмы слышен хруст, это говорит о переломе кости. В таком случае несколько позже на травмированной ноге появляется внешний отёк. При одновременном повреждении сосудов отёк распространяется по всей поверхности поврежденной щиколотки.
Диагностика перед операцией остеосинтеза
Проводится обычное обследование, которое включает в себя предоперационная диагностика. Выявляется клиническая картина заболевания: при пальпации – нестерпимая боль, видимый глазу отёк, подкожная синюшность, отсутствие движений голеностопа. Нога может онеметь, полностью потерять чувствительность.
Необходимо сделать рентгеновские снимки в нескольких проекциях, на которых будет видна геометрия смещения костных отломков, наличие осколков кости, защемление мягких тканей голени.
Требуется исследовать периферический кровоток, сделать для этого допплерографию, постоянно следить за наличием пульса на стопе, контролировать сохранность двигательной и тактильной функций. Обычно такого обследования бывает достаточно, чтобы группа врачей смогла правильно оценить ситуацию, и приняла коллегиальное решение делать операцию по методу остеосинтеза. Цель оперативного вмешательства – экстренно устранить деформацию костей и суставов в области голеностопа с точной реконструкцией суставных поверхностей.
В зависимости от сложности перелома и от тяжести общего состояния пострадавшего человека, анестезиолог и хирург выбирают тип наркоза – введение местного анестетика, или общий наркоз. Хирургическое вмешательство допустимо спустя 4-6 дней после травмы.
Припухлость и гиперемия кожи не являются причиной переносить операцию на более длительный срок.
Лечение методом остеосинтеза

Операция
Показания к операции методом остеосинтеза:
- открытый перелом;
- отсутствие результатов при лечении консервативными методами;
- вторичное смещение;
- разрывы связок;
- переломы со смещением.
Если переломы затрагивают более 1/3 сустава, если имеют место старые, неправильно сросшиеся переломы, то хирурги принимают решение о проведении операции по методу остеосинтеза. Врачам приходится сначала сломать, а затем вновь соединять кости разлома. Если же повреждены от природы малоподвижные или неподвижные сочленения, то речь идёт о восстановлении их синдесмоза.
Врач-ортопед Анатолий Щербин:
"Известно, что для лечения косточек на ногах существуют специальные стельки, корректоры и операции, которые назначаются врачами. Но речь пойдет не о них, и тех лекарствах и мазях, которые бесполезно использовать самим в домашних условия. Всё гораздо проще..."
Противопоказания к проведению операции методом остеосинтеза:
- тяжелое состояние пациента;
- дефекты кожи и мягких тканей;
- недавнее инфекционное заболевание.
Изучение и анализ результатов оперативного и консервативного лечения переломов лодыжек у разных пациентов даёт врачам-практикам неоценимую помощь. Выводы анализа отдалённых результатов показывают, остаются серьёзные осложнения после вторичного смещения или неправильного сращения костей. На основании изучения получаемого эффекта от разных способов лечения хирурги-практики пришли к решению, что практически для всех переломов в области щиколотки изначально рекомендуется применять хирургическое лечение.
Технический ход операции:
- делается иссечение наружных тканей;
- края кожного разреза раздвигаются крючками, при этом обращается внимание на связки – их надо максимально щадить;
- в открытой ране становится видно направление перелома;
- удаляются сгустки крови, мелкие осколки кости;
- сопоставляются отломки – в открытой ране это выполнять не сложно;
- лодыжка фиксируется кетгутовым швом.
Методика остеосинтеза допускает использовать титановые пластины, гвозди или винтовые элементы. Привычными для хирурга приспособлениями он скрепляет отломки костей. Остеосинтез лодыжек с пластиной и винтами используется при сложных переломах, при переломах с вывихами.
Техника установки винта или гвоздя предполагает их введение в травмированную кость перпендикулярно направлению перелома. В заключение накладывается аккуратный шов, и разрез полностью наружно закрывается. По решению врача в шве на пару дней остаётся дренажная трубка, которая легко удаляется, не мешая полному заживлению верхнего шва, если после операции не поднимается высокая температура. После установки металлических «помощников» рану зашивают, сразу же обязательно накладывают гипс, с обязательным соблюдением прямого угла на пятке. Полное время операции – от 30 минут до 1,5 часов, в зависимости от сложности перелома.
Швы рекомендуется снимать через неделю, для этого снимается гипс, и после обработки раны гипсовая повязка вновь накладывается на место травмы. Металлические детали удаляются под наркозом спустя 2-3 месяца. Долго держать металл в организме не рекомендуется, он может давать дополнительную внутреннюю отёчность. Несмотря на это врач определяет время удаления пластин со штифтами в индивидуальном порядке. Остеосинтез наружной лодыжки даёт, как правило, позитивные результаты, и оперативное лечение конечности признаётся эффективным, хотя ступня может неметь ещё некоторое время в период реабилитации.

Остеосинтез проводится также с использованием тонких спиц, костного штифта. Для введения штифта врачу необходимо просверлить канал во внутренней лодыжке. Все действия врача записываются на видео, чтобы делиться опытом с коллегами. Сколько бы операций ни проводилось, в каждой есть свои особенности. Много отзывов и фото можно найти на разных страничках Интернета.
После наложения швов обязательно местное введение антибиотиков и наложение гипса. Если увеличивается отёк, гипс рассекается, освобождая место отёчности, чтобы избежать сильного сдавливания мягких тканей.
Гипс накладывается на 6 недель. Спустя 8-10 недель после травмы, в зависимости от показаний контрольных рентгеновских снимков, врач может разрешить постепенную нагрузку на поврежденную ногу, с медленным увеличением количества и длительности движений, и гипс снимается. При этом врачи рекомендуют носить ортопедическую обувь, держаться за палочку, вкладывать в привычные ботинки супинатор. Это необходимо для разгрузки повреждённого отдела эпифиза, и это всегда включается в программу реабилитации.
Причины: непрямая травма при подвертывании стопы кнаружи или кнутри с одновременной внезапной нагрузкой по оси конечности (чаще собственным весом тела пострадавшего). Прямой механизм травмы встречается значительно реже и наблюдается при ударе движущимся транспортом, при спортивных играх или при падении на ногу тяжелых предметов.
По механизму возникновения переломы лодыжек делятся на пронационные (абдукционные) и супинационные (аддукционные).
Признаки. Пронационный перелом характеризуется значительным увеличением окружности голеностопного сустава. Стопа принимает характерное положение пронации с отклонением кнаружи от оси голени. При пальпации определяется болезненность в области медиальной лодыжки и малоберцовой кости. Нередко при этом прощупываются острые края костных отломков и характерная крепитация.
На рентгенограмме виден отрывной перелом внутренней лодыжки с линией перелома, параллельной голеностопному суставу, разрыв дистального межберцового синдесмоза и перелом малоберцовой кости на 6—7 см выше края лодыжки.
При двухлодыжечных супинационных переломах, наряду с припухлостью в области голеностопного сустава, отмечается отчетливая болезненность при легком надавливании на уровне латеральной, медиальной лодыжек, иногда прощупываются неровные края в области перелома. Окончательный диагноз ставят после рентгенографии области голеностопного сустава в двух проекциях. Определяется отрывной перелом наружной лодыжки и косой перелом внутренней.
При рентгенографии в переднезадней проекции важным условием, помогающим выявлению всех повреждений в суставе при пронационном переломе, является укладка голени с ротацией стопы внутрь на 20°.
Лечение. Основной метод лечения переломов лодыжек — неоперативный. После обезболивания (местная анестезия, премедикация ненаркотическими или наркотическими анальгетиками, нередко в сочетании со спазмолитиками, проводниковая анестезия, наркоз) производят одномоментную ручную репозицию и иммобилизацию рассеченной циркулярной гипсовой повязкой до середины бедра. Для последующей ходьбы с опорой на ногу к повязке пригипсовывают «каблучок». Через 4 нед. с момента перелома повязку укорачивают, освобождая коленный сустав.
Полное сопоставление отломков и устранение диастаза в области межберцового синдесмоза (расширения «вилки») являются обязательным условием для восстановления функции голеностопного сустава и предупреждения развития посттравматического деформирующего артроза.
Для репозиции пронационного перелома больного укладывают на спину, ногу сгибают в коленном суставе. Ассистент создает противовытяжение за бедро, а хирург захватывает одной рукой пятку, а другой — тыл стопы и осуществляет медленную, но сильную тракцию голени по оси. Не прекращая вытяжения, пятке и таранной кости придают положение супинации и всю стопу смещают кнутри, тем самым устраняют наружный подвывих стопы. Супинированная таранная кость приближает к месту перелома сломанную и сместившуюся медиальную лодыжку. При наличии отрыва и смещения задней части суставного края большеберцовой кости стопе придают положение разгибания, а при переломе переднего отдела большеберцовой кости — сгибания. Эти приемы путем натяжения связок и капсулы сустава способствуют репозиции сместившихся отломков. Дополнительно производят давление на область фрагментов кости. В заключение сдавливают обе кости голени на уровне голеностопного сустава во фронтальной плоскости для устранения диастаза в межберцовом синдесмозе и восстановления «вилки» голеностопного сустава (рис. 1). Достигнутое положение фиксируют гипсовой повязкой: вначале накладывают боковые гипсовые лонгеты и закрепляют их циркулярными ходами мягкого бинта, после рентгенологического контроля накладывают циркулярную гипсовую повязку от кончиков пальцев до середины бедра, придавая конечности положение сгибания в коленном суставе на 5—10° и фиксируя стопу под углом 90—95°.
Рис. 1.
Длительность иммобилизации — 8—10 нед., через 7—10 дней после наложения повязки обязательно делают контрольную рентгенограмму. К увеличению частоты вторичного смещения отломков приводит несоблюдение постельного режима с возвышенным положением конечности.
Определенные трудности для закрытой репозиции создает отек, возникающий в первые часы после травмы. Безусловно, он не служит противопоказанием для закрытой репозиции для ликвидации значительных по величине смещений отломков и подвывихов стопы как при поступлении больного, так и на последующих этапах лечения. Однако если после первой попытки репозиции соотношения в голеностопном суставе восстановлены не полностью и сохраняется небольшое смещение в пределах нескольких миллиметров, то дальнейшие попытки закрытой репозиции в условиях отека нецелесообразны.
Сроки ограничения нагрузки на поврежденную конечность при переломах суставной площадки дистального метаэпифиза большеберцовой кости с нарушением ее опорности: частичная нагрузка не ранее 3—3,5 мес, полная — не ранее 4,5—5 мес. с момента травмы, при переломах суставной площадки дистального метаэпифиза большеберцовой кости без нарушения ее опорности: частичная нагрузка с 4—6 нед., полная — с 8—10 нед. (полные разрывы дистального межберцового синдесмоза могут потребовать разгрузки у пациентов с нормальной массой тела до 2,5—3 мес; при ожирении — до 5—6 мес); переломы наружной лодыжки ниже уровня горизонтального участка суставной щели: частичная нагрузка с 2—3 нед., полная нагрузка — с 4—5 нед.
Если репозиция не удается после двух попыток (суставная «вилка» остается расширенной, наблюдается смещение лодыжек одним блоком кнаружи, сохраняется подвывих стопы) или наступает вторичное смещение под гипсовой повязкой, то оперативное лечение рекомендуется проводить как можно раньше.
Наиболее частыми причинами безуспешности закрытой репозиции являются неустранение диастаза в межберцовом синдесмозе, недостаточная репозиция медиальной лодыжки и неустранение смещения заднего (перелом Десто) или переднего (перелом Пота) суставных фрагментов большеберцовой кости, что в отдаленные сроки лечения приводит к развитию деформирующего артроза голеностопного сустава.
Остеосинтез лодыжек осуществляют стержнем, спицами, винтами, пластиной и другими конструкциями (рис. 2).
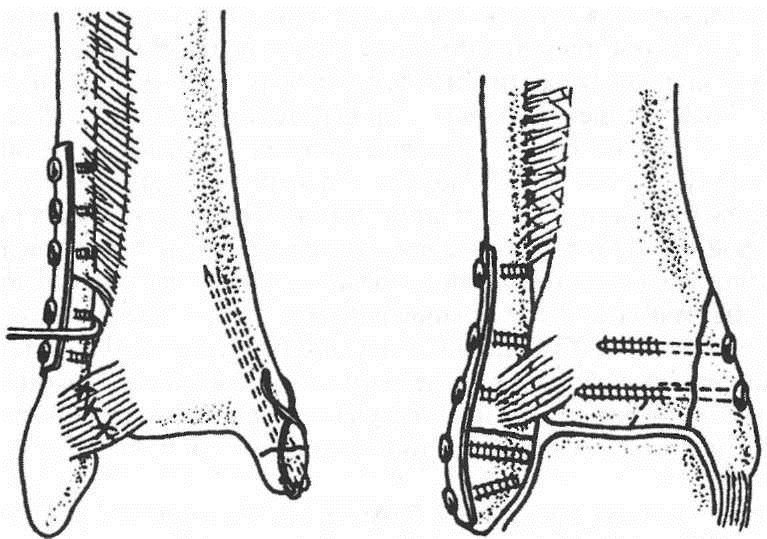
Рис. 2.
Во всех случаях накладывают гипсовую повязку в виде стремени или U-образную поддерживающую повязку с положением стопы под прямым углом (особое внимание нужно обратить на точки давления), обеспечивают приподнятое расположение на подушке или опоре на 4-8 дней.
Лечебная физкультура. Во всех случаях производят упражнения на подошвенное сгибание с первого дня, другие двигательные упражнения для стопы после снятия опорной повязки на 5—7-й день.
Подъем с постели. Больному можно вставать на ноги на 4—5-й день, как только спадет отек мягких тканей.
Последующее ведение и нагрузку осуществляют в соответствии с табл. 1.
Таблица 1. Сроки нагрузки на конечность после оперативного лечения переломов лодыжек
|
Особенности остеосинтеза |
Состояние несущей нагрузку суставной поверхности |
|
|
хорошее |
с повреждением хряща или кости |
|
|
Стабильный остеосинтез |
Активные двигательные упражнения. Съемная лонгета. Начальная нагрузка с 6-го дня (до 25 % массы тела). Увеличение нагрузки с 3-й или 4-й недели |
Активные двигательные упражнения. Съемная лонгета. Начальная нагрузка только с 7-й недели. |
|
Стабильный остеосинтез с реконструкцией связки или синдесмоза |
Активные двигательные упражнения. Гипсовая лонгета. Нагрузка с 4-й недели |
Активные двигательные упражнения. Гипсовая лонгета. Нагрузка с 7-й недели |
|
Нестабильный остеосинтез |
Гипсовая повязка на 6 нед. Начальная нагрузка с 4-й недели |
Гипсовая повязка на 6—8 нед. Нагрузка за неделю до снятия гипсовой повязки |
Рентгенологический контроль во всех случаях производят через 6 и 10— 12 нед.
Удаление металлоконструкции осуществляют через 8—12 мес; отдельные шурупы можно не удалять. Позиционный винт (между малоберцовой и большеберцовой костями) удаляют через 8—10 нед.
Показаниями к наружному остеосинтезу аппаратом Илизарова (рис. 3) являются множественные переломы дистальных отделов берцовых костей, сочетание переломов лодыжек с диафизарными переломами большеберцовой кости, переломовывихи (подвывихи) голеностопного сустава, особенно несвежие и застарелые, открытые переломы с дефектами мягких тканей.
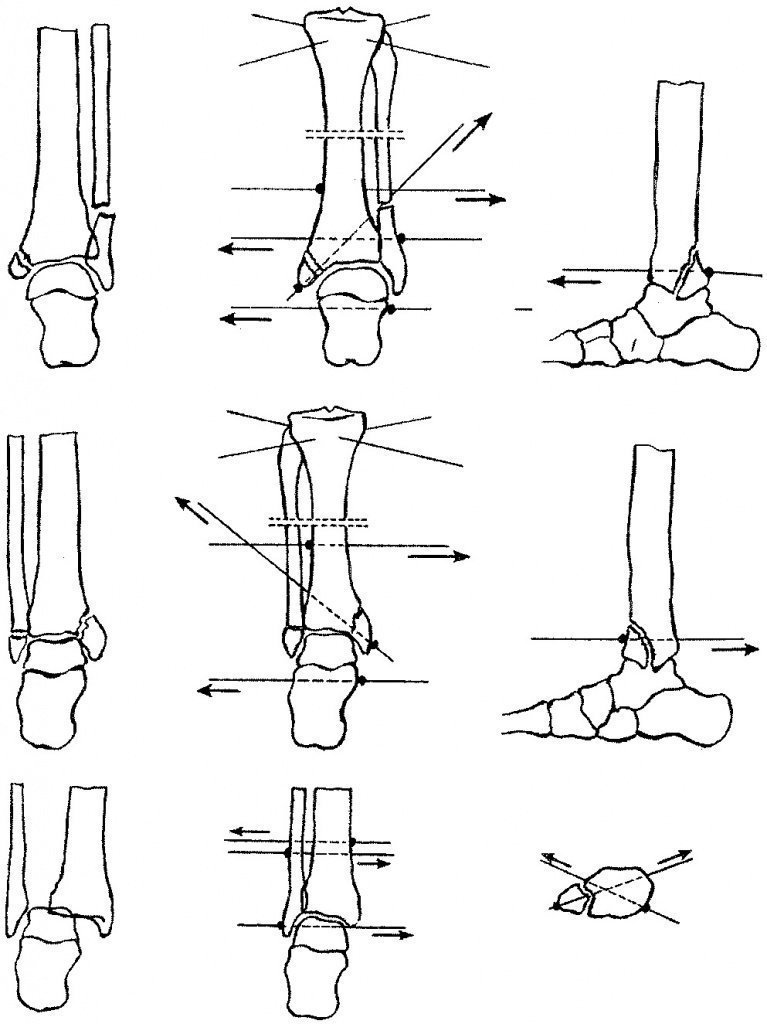
Рис. 3.
Независимо от способов фиксации отломков после снятия гипсовой повязки назначают восстановительное лечение с проведением механотерапии, массажа, озокеритовых и грязевых аппликаций, физиотерапевтических процедур.
Сроки нетрудоспособности составляют от 3 до 4 мес, при несвоевременном и неполном устранении смещения отломков и расширения «вилки» голено -стопного сустава они могут значительно увеличиваться, особенно у занимающихся физическим трудом.
Осложнения: контрактуры, остеоартроз, ложные суставы.
Травматология и ортопедия. Н. В. Корнилов
Остеосинтез медиальной лодыжки производят, как правило, 1-2-маллеолярными винтами. Лучше, если один завиток резьбы выходит из кортикального слоя большеберцовои кости, так как это обеспечивает оптимальную фиксацию отломков. При применении одного винта не исключается возможность ротационной нестабильности, поэтому параллельно винту вводят спицу Киршнера.
Поперечные переломы внутренней лодыжки можно фиксировать 8-образной проволочной петлей. Иногда обнаруживают вмятины на поверхности сустава большеберцовой кости. Оперативное лечение их проводят после рентгенологической диагностики: поднимают поверхность сустава, подкладывают локально спонгиозную ткань, после чего осуществляют остеосинтез внутренней лодыжки.
Полный разрыв дельтовидной связки, согласно современным представлениям, требует оперативного вмешательства только в тех случаях, когда концы связки мешают вправлению. В этих случаях интерпонированную связку удаляют из сустава, выполняют остеосинтез внутренней лодыжки, после чего связку сшивают.
В послеоперационный период после удаления дренажа Редона начинают раннее функциональное лечение. Рекомендуют выполнять активное тыльное и подошвенное сгибание, а также легкое вращение стопы. Следует признать, что для большинства пациентов повседневная ходьба с костылями означает большую ограниченность, чем ходьба с гипсом на голени. Если у пациента возникают проблемы с костылями или из личных или профессиональных соображений он хочет от них отказаться как можно скорее, то существует альтернатива: при восстановлении достаточной подвижности голеностопного сустава благодаря раннему функциональному лечению через 10 дней после операции можно наложить гипс, который следует носить до конца 6-й недели после операции. Функциональное послеоперационное лечение требует от пациента готовности к сотрудничеству и со стороны врача - дифференцированной опеки с жестким контролем. При наличии больших охватывающих поверхность сустава линий перелома или переломов с импрессией пациент должен избегать нагрузки.
После остеосинтеза винтами при отсутствии раздражения мягких тканей можно обойтись без удаления металла. Это относится также и к 8-образной проволочной петле. После остеосинтеза пластиной решение об удалении металла зависит от состояния мягких тканей и возраста пациента. В случае, если металлический имплантат должен быть удален, то это можно выполнить через 4 мес после травмы.
После оперативного лечения могут наблюдаться послеоперационное кровотечение, инфекция, некроз кожи, тромбоз и эмболия, подвывих, ступенька после репозиции заднего края, укорочение и(или) ротационное отклонение малоберцовой кости, вывих сухожилий, повторное смещение с подвывихом в суставе, недостаточность синдесмоза, повреждение нерва, синдром Зудека, замедленная консолидация, ложный сустав.
После консервативного лечения могут возникать ложные суставы внутренней лодыжки. Их лечение осуществляется посредством компрессии малым спонгиозным винтом с шайбой, а при остеопорозе - в комбинации со спонгиозной пластикой. При недостаточной репозиции или вторичном смещении перелома может возникнуть необходимость в корригирующей остеотомии.
В отдаленный период могут наблюдаться нарушение функции , хронические боль и отек, артроз, отсекающий остеохондроз. При болезненном посттравматическом артрозе голеностопного сустава кроме консервативных методов лечения остается возможность артродеза.
Для предупреждения неблагоприятных последствий необходимы: безупречная анатомическая реконструкция сустава, адекватная профилактика тромбоза, стремление пациента нормализовать массу тела, ранняя диагностика и коррекция неправильного положения сустава и нестабильности, ношение индивидуальных вкладышей-стелек в обуви.
При анатомической репозиции , стабильно-функциональном остеосинтезе и интенсивных занятиях лечебной физкультурой, как правило, достигается хороший функциональный результат. На прогноз кроме точного вправления и фиксации влияет первичное повреждение хряща. В перспективе следует чаще применять титановые имплантаты, которые реже отторгаются и их можно не удалять. С технической точки зрения более эффективно применение канюлированных винтов.
Похожие статьи
-
Великая отечественная война Окончательное снятие блокады Ленинграда
Великая Отечественная война - война СССР с Германией и ее союзниками в – годах и с Японией в 1945 году; составная часть Второй мировой войны . С точки зрения руководства нацистской Германии, война с СССР была неизбежна. Коммунистический...
-
Под знаком зодиака Дева, были рождены прославленные люди
Действительное описание — даты календаря 31 августа.Астрологический символ людей родившихся в день 31.08.90 года ›››› Дева (с 22 августа по 23 сентября).Восточный календарь, 1990 год = ››› Белой Металлической Лошади.Стихия знака гороскопа...
-
КВР: расшифровка. Что означает КВР? Какие квр и косгу использовать для госзакупок Квр 243 расшифровка в году
Комбинация КВР - КОСГУ имеет закрытый перечень. Использование иных сочетаний может стать причиной нарушения методологии учета. А значит, и штрафных санкций. Узнайте, как без ошибок увязать КВР и КОСГУ. КВР и КОСГУ по страховым взносам...
-
Значение слова посредник Кто такой посредник
Слово «посредник», наверное, слышали все. Здесь буду говорить о посредниках в торговле. Если вам больше 15 лет, то наверняка вы знаете, что очень редко товары доходят до нас «напрямую» с производства. В 90% случаев между производителем и...
-
Русский консерватизм первой четверти XIX века Идеология консерватизма в 19 веке
Консерватизм возник как непосредственная реак-ция на Великую французскую революцию. В Велико-британии его основоположником стал Эдмунд Бёрк (1729-1797), известный политический деятель и один из самых оригинальных мыслителей своего...
-
Вольфганг Шойбле (Wolfgang Schaeuble) - это Предложение о создании конкурента МВФ
(Wolfgang Schäuble), занимавший в уходящем правительстве пост министра финансов. За его кандидатуру, предложенную главой крупнейшей фракции Христианско-демократического и Христианско-социального союзов (ХДС/ХСС) Фолькером Каудером (Volker...
